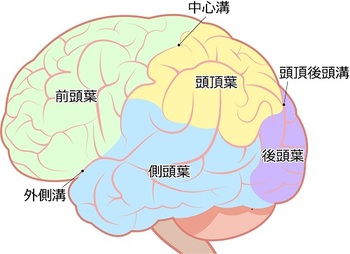
塀傟擼峓嵡
悈暘晄懌偑擼峓嵡偵傕偮側偑傝傑偡

悈暘晄懌偑擼峓嵡偵傕偮側偑傝傑偡
奆偝傫偼丄屲戝塰梴慺偩偗偱側偔丄
師乆偵夝柧偝傟傞怘昳偺婡擻惈惉暘偵婥傪偲傜傟偰丄
悈偺廳梫惈傪朰傟偰偼偄側偄偱偟傚偆偐丅
惗偒暔偵偲偭偰嵟傕偨偄偣偮側偺偼悈丅
恖娫偺懱偺栺60%偼悈暘偱偡丅
偙傟偼寣塼傗偝傑偞傑側戙幱偵昁梫側懱塼偺傕偲偵側傝丄
敪娋側偳偱擬傪摝偑偟丄懱壏挷愡偺栶妱傕偟傑偡丅
1擔偺悈暘愛庢検偼怘暔偐傜1儕僢僩儖丄堸椏悈偐傜1.2儕僢僩儖丅
壛偊偰懱撪偱偮偔傜傟傞戙幱悈偱0.3儕僢僩儖偲
崌寁2.5儕僢僩儖偵傕側傝傑偡丅
偙偲偵壞応偼丄扙悈徢偵側傜偸傛偆偵丄
悈暘曗媼偵嬑傔傞偙偲偑偨偄偣偮偱偡丅
怘帠検偑彮側偄偲丄怘暔偐傜偺悈暘偑晄懌偡傞偺偱扙悈偟丄
偟偐傕崅楊偵側傞偲杮恖傕偺偳偺妷偒傪帺妎偟偵偔偄偨傔丄
婥偯偐偢偵庛偭偰婋尟偵側傞偙偲傕偁傝傑偡丅
扙悈偡傞偲丄寣塼偑僪儘僪儘偵側偭偰丄
抦傜偸娫偵彫偝側擼峓嵡偑暋悢偱偒偰偄傞偙偲偑偁傝傑偡丅
偙傟傜偑擣抦徢偺尨場偵側傞偲傕偄傢傟偰偄傑偡丅
攔煏偺悽榖傪偐偗傞偺傪墦椂偟丄
梉曽偐傜悈暘傪庢傜側偄傛偆偵偟偰偄傞偲偄偆榖傕暦偒傑偡丅
廃埻偺婥偯偐偄偱崅楊幰偺悈暘晄懌傪杊偄偱偔偩偝偄丅
寣塼偼丄怘惗妶傗晄婯懃側惗妶丄媔墝丄
僗僩儗僗側偳偵傛偭偰棳傟偵偔偔側傝傑偡丅
寣娗偵崌傢偣偰帺嵼偵曄宍偱偒傞愒寣媴偑丄
枌偑偐偨偔側偭偰曄宍偟偵偔偔側偭偨傝丄
敀寣媴偑擲拝偟傗偡偔側偭偨傝偟偰棳傟偑埆偔側偭偰偟傑偆偺偱偡丅
偙傟偑偄傢備傞“僪儘僪儘寣塼”偱偡丅
堦帪揑側応崌偼丄埆偄梫場傪夵慞偡傟偽偡偖偵僒儔僒儔偵栠傞偺偱偡偑丄
枬惈揑偵側傞偲丄娙扨偵偼栠傝傑偣傫丅
崻婥傛偔怘帠傗惗妶偺夵慞傪懕偗傞昁梫偑偁傝傑偡丅
偝傜偵丄悈暘偑晄懌偟偑偪偱丄
弸偝偵傛傞僗僩儗僗傪姶偠傗偡偄恀壞偼摿偵寣塼偑僪儘僪儘偵側傝傑偡丅
懱偺偡傒偢傒傑偱寣塼偑婥帩偪傛偔棳傟傞偙偲偑尦婥偺旈實丅
寣塼傪僒儔僒儔偵曐偭偰栆弸傪忔傝偒傝傑偟傚偆丅
乽塰梴偲椏棟丂傛傝乿
仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏
擣抦徢偺懡偔偼丄擼寣娗忈奞偺愊傒廳偹偱婲偙傝丄偦偺尨場偺傎偲傫偳偑擼峓嵡偱偡丅
偱偡偐傜丄擼峓嵡偺慜挍偱偁傞塀傟擼峓嵡傪憗婜敪尒偡傞偙偲偱
懡偔偺擣抦徢傪杊偖偙偲偑偱偒傞偺偱偡丅
堦斒揑偵丄擼峓嵡偺弶婜偵偼丄戝偒偝悢儈儕掱搙偺旝彫側峓嵡偑悢屄弌尰偟丄
抜奒傪傊傞偛偲偵偙偺峓嵡偑擼偺偁偪偙偪偵尒傜傟傑偡丅
偙偺傛偆側徢忬偺側偄偛偔彫偝側峓嵡偑塀傟擼峓嵡(柍徢岓惈擼峓嵡)偱偡丅
乽塀傟擼峓嵡(柍徢岓惈擼峓嵡)偼丄憗偄恖偩偲30戙偐傜偁傜傢傟丄
40戙傪夁偓傞偲媫偵憹壛偡傞偲偄傢傟偰偄傑偡丅
價僞儈儞俛12傗梩巁偺媧廂偑埆偔側傞偲丄儂儌僔僗僥僀儞偲偄偆榁壔暔幙偑憹偊丄
摦柆峝壔傪惗偠傞偙偲偑傢偐偭偰偄傑偡丅
擼峓嵡傪偼偠傔偲偡傞擼寣娗忈奞傪惗妶廗姷昦偺堦偮偲偲傜偊丄
傆偩傫偐傜寬峃偵曐偮惗妶傪怱偑偗傑偟傚偆丅
擔帪:2018擭7寧17擔 PM 04:54
價僞儈儞偺晄懌偑寣娗傪乽巁壔乿偝偣傞

僇儔僟偺嵶朎偺拞偵偼嵶朎偺巁壔傪梷偊傞峈巁壔僱僢僩儚乕僋偲偄偆僔僗僥儉偑懚嵼偟傑偡丅偦偟偰丄傕偪傠傫寣娗撪旂嵶朎偺拞偵傕丅
偙偺僔僗僥儉偺拞妀偲偟偰妶桇偟偰偄傞偺偑丄價僞儈儞偱偡丅價僞儈儞偺拞偱傕摿偵戝帠側價僞儈儞偑丄價僞儈儞C偲價僞儈儞E偱偡丅價僞儈儞C偲價僞儈儞E偺峈巁壔椡偼丄旕忢偵嫮椡偱偡丅偙偺2偮偺價僞儈儞偵丄價僞儈儞A傪壛偊偨3偮偺價僞儈儞偼丄偄偢傟傕峈巁壔椡偑嫮偔丄價僞儈儞ACE(僄乕僗)偲屇偽傟偰偄傑偡丅
偦偟偰傕偆傂偲偮朰傟偰偼偄偗側偄戝帠側價僞儈儞偑偁傝傑偡丅偦傟偼價僞儈儞B偱偡丅價僞儈儞B偺峈巁壔椡偼嫮偔偁傝傑偣傫偑丄嵶朎偺僄僱儖僊乕嶻惗傗僄僱儖僊乕戙幱傪岠棪傛偔偡傞偨傔偵偼側偔偰偼側傜側偄價僞儈儞偱偡丅
價僞儈儞偺晄懌偑寣娗傪乽巁壔乿偝偣傞
寣娗偑乽巁壔乿偟偰偄偔偙偲偱彎偮偄偰偄偒傑偡丅
偨偲偊偽丄傛偔埆嬍僐儗僗僥儘乕儖(LDL僐儗僗僥儘乕儖)偑
摦柆峝壔偺尨場偵側傞偲偄偆偙偲傪暦偄偨偙偲偑偁傞偐傕偟傟傑偣傫丅
LDL僐儗僗僥儘乕儖(埲壓LDL)偑寣娗偵傊偽傝偮偄偰丄
僾儔乕僋偲屇偽傟傞偙傇傪寣娗偺暻偵宍惉偟偰偄偔偺偱偡丅
偱傕丄LDL偵偼2庬椶偁傞偙偲傪偛偧傫偠偱偡偐丠
偦傟偼丄巁壔偟偨LDL偲巁壔偟偰偄側偄LDL偱偡丅
LDL偺拞偱傕寣娗偵埆偝傪偟偰偄偨偺偼丄
幚偼巁壔LDL偩偭偨偺偱偡丅
偲偄偆偙偲偼丄寣娗傪巁壔偐傜庣傞僔僗僥儉偑偟偭偐傝偱偒偰偄傟偽丄
巁壔LDL偼寣娗偵晅拝偟偯傜偔側傞丅
偦傟偑寣娗榁壔傪杊偓丄寣娗嫮壔偵偮側偑傞偲偄偆偙偲偱偡丅
偙偺丄寣娗偺巁壔傪梷偊偰偔傟傞偺偑丄幚偼價僞儈儞側偺偱偡丅
僇儔僟偺嵶朎偺拞偵偼嵶朎偺巁壔傪梷偊傞峈巁壔僱僢僩儚乕僋
偲偄偆僔僗僥儉偑懚嵼偟傑偡丅
偦偟偰丄傕偪傠傫寣娗撪旂嵶朎偺拞偵傕丅
偙偺僔僗僥儉偺拞妀偲偟偰妶桇偟偰偄傞偺偑丄價僞儈儞偱偡丅
價僞儈儞偺拞偱傕摿偵戝帠側價僞儈儞偑丄價僞儈儞俠偲價僞儈儞俤偱偡丅
價僞儈儞俠偲價僞儈儞俤偺峈巁壔椡偼丄旕忢偵嫮椡偱偡丅
怱嬝峓嵡傪婲偙偟偨姵幰偝傫偺僌儖乕僾偑惓忢偺僌儖乕僾傛傝傕
寣拞偺價僞儈儞俠丄價僞儈儞俤偺擹搙偑掅偐偭偨偲偡傞曬崘傕偁傝傑偡丅
(Heart vessels2011 Jan 26(1)5-63)
偙偺2偮偺價僞儈儞偵丄價僞儈儞俙傪壛偊偨3偮偺價僞儈儞偼丄
偄偢傟傕峈巁壔椡偑嫮偔丄價僞儈儞俙俠俤(僄乕僗)偲屇偽傟偰偄傑偡丅
偦偟偰傕偆傂偲偮朰傟偰偼偄偗側偄戝帠側價僞儈儞偑偁傝傑偡丅
偦傟偼價僞儈儞俛偱偡丅
價僞儈儞俛偵偼偄偔偮偐偺庬椶偑偁傝丄價僞儈儞俛僌儖乕僾偲偟偰懚嵼偟偰偄傑偡丅
價僞儈儞俛偺峈巁壔椡偼嫮偔偁傝傑偣傫偑丄嵶朎偺僄僱儖僊乕嶻惗傗
僄僱儖僊乕戙幱傪岠棪傛偔偡傞偨傔偵偼側偔偰偼側傜側偄價僞儈儞偱偡丅
偨偲偊偽丄摐暘偐傜僄僱儖僊乕傪嶻惗偡傞偵偼價僞儈儞俛1丄
摐幙偐傜嶻惗偡傞偵偼價僞儈儞俛2丄
僞儞僷僋幙偐傜偱偒偰偄傞峺慺偺摥偒傪偁偘傞偵偼價僞儈儞俛6
偲偄偆傛偆偵丄偦傟偧傟栶妱偑暘扴偝傟偰偄傑偡丅
傕偪傠傫丄寣娗撪旂嵶朎偺僄僱儖僊乕嶻惗丄
偦偟偰俶俷(堦巁壔拏慺)偺嶻惗偵傕價僞儈儞俛偼寚偐偣傑偣傫丅
傑偨丄價僞儈儞俛偺偆偪丄偲偔偵俛6丄俛12丄梩巁偼寣娗偵墛徢傪傕偨傜偡
儂儌僔僗僥僀儞偲偄偆挻埆嬍暔幙偺嶻惗傪杊偖岠壥傕偁傝傑偡丅
價僞儈儞偼寣娗偺巁壔偩偗偱側偔丄墛徢傕梷偊偰偔傟傞偡偖傟傕偺側偺偱偡丅
仸俶俷(堦巁壔拏慺)偼丄寣娗撪旂嵶朎偐傜曻弌偝傟傞嫮椡側寣娗奼挘暔幙偱偡丅
丂俶俷偼旕忢偵桪傟偨暔幙偱丄庡偵師偺傛偆側嶌梡傪帩偭偰偄傑偡丅
丂丂1. 寣娗奼挘嶌梡
丂丂2. 寣愷傪偮偔傝偵偔偔偟丄寣塼傪僒儔僒儔偵偡傞嶌梡
丂丂3. 寣娗偺墛徢傪梷偊傞嶌梡
丂丂4. 峈巁壔嶌梡
丂丂5. 寣娗偺僾儔乕僋偲屇偽傟傞僐儗僗僥儘乕儖偺偙傇偺敪惗傪梷偊傞嶌梡
丂側偳丄寣娗偵傛偄偝傑偞傑側婡擻傪帩偭偰偄傑偡丅
丂俶俷偼丄枛徑偺寣娗傪奼挘偝偣偰寣塼傪夵慞偝偣傞岠壥傕偁傞偺偱丄
丂懾偭偨寣塼傗儕儞僷偺棳傟傪巋寖偟偰丄傓偔傒傗椻偊惈傗尐偙傝丄
丂枬惈揑側旀楯傪夵慞偝偣傞岠壥傕婜懸偱偒傑偡丅
乽嫮偄寣娗傪偮偔傞5偮偺廗姷丂傛傝乿
劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒劒
價僞儈儞俛孮偑晄懌偡傞偲僄僱儖僊乕傪惗傒弌偡偙偲偑偱偒偢丄
旀傟偑側偐側偐夞暅偟側偔側偭偨傝丄嵶朎偺廋暅婡擻偑僟僂儞偟偰丄
敡峳傟傗岥撪墛偑帯傝偵偔偔側偭偨傝偡傞偺偱偡丅
價僞儈儞俛孮偲偼丄懱偵擖偭偨塰梴惉暘傪僄僱儖僊乕偵曄偊傞偲偒偵
晄壜寚側價僞儈儞偺拠娫偱偡丅
8庬椶偡傋偰偑屳偄偵嫤椡偟偁偭偰懱偺僄僱儖僊乕傪惗傒弌偡摥偒偵
娭傢偭偰偄傞偨傔丄堦弿偵僶儔儞僗傛偔愛傞偙偲偑偲偰傕廳梫側偺偱偡丅
傑偨丄俛孮偼丄懱撪偱婲偙偭偰偄傞乽巁壔乿偺梷惂偵傕娫愙揑偵娭傢偭偰偄傑偡丅
俛孮偼懱拞偺嵶朎偺惓忢側戙幱妶摦傪彆偗傞乽曗峺慺乿偲偟偰丄
寚偐偣側偄懚嵼側偺偱偡丅
價僞儈儞俛12偲梩巁丄價僞儈儞俛6偺媧廂偑埆偔側傞偲摦柆峝壔偺尨場暔幙
(儂儌僔僗僥僀儞丒妶惈巁慺)偑憹偊傞偲偄傢傟偰偄傑偡丅
傑偨丄價僞儈儞俛12偺晄懌偵傛偭偰擼嵶朎偺堔弅偑恑傓偙偲偑傢偐偭偰偒傑偟偨丅
價僞儈儞俛12偼丄懱偵偲偭偰廳梫側僞儞僷僋崌惉偲妀巁(DNA)崌惉傪巌傞塰梴慺偱偡丅
怴偟偄妀巁丄僞儞僷僋幙偑惗傑傟丄偦傟偵傛偭偰嵶朎傕怴偟偔惗傑傟曄傢傝丄
乽偙傢傟偨慻怐丄嵶朎乿偲乽怴惗偺慻怐丄嵶朎乿偑擖傟懼傢傝傑偡丅
偦偺寢壥庒偝偵傕偮側偑傞偲峫偊傜傟傑偡丅
擔帪:2018擭2寧 1擔 PM 04:15
擼峓嵡偼10搙埲忋偺媫寖側壏搙嵎偼婋尟

搤応丄抔朳偺岠偄偨壏偐偄晹壆偐傜屗奜傊弌傞応崌偼丄旂晢偺寣娗偑媫懍偵廂弅偟偰寣塼偑堦婥偵怱憻偵栠偭偰偔傞偙偲偑偁傝傑偡丅偡傞偲丄寣埑偺媫寖側忋徃傪彽偄偰摦柆峝壔傗塀傟擼峓嵡偺尨場偲側傝傑偡丅偙傟傪杊偖偨傔丄奜弌慜偵5暘掱搙丄寉偄僗僩儗僢僠側偳傪峴偆偙偲傪偍偡偡傔偟傑偡丅慡恎偺嬝擏偑傗傢傜偐偔傎偖傟丄嬝擏拞偺寣娗傪峀偘偰寣棳偑傛偔側傝傑偡丅偙傟偵傛傝丄寣埑偺媫寖側忋徃傪梷偊傞偙偲偑偱偒傑偡丅
搤偺姦偄栭拞偵崅楊幰偑僩僀儗偱擼峓嵡偺敪嶌傪婲偙偡偙偲偑偁傝傑偡偑丄偑傑傫偟偨偁偲偺媫寖側攔擜偼寣埑偑掅壓偟偰擼懖拞偺堷偒嬥偲側傝傑偡丅
偦偺傎偐丄擖梺帪丄姦偄偍晽楥偱扙堖傪偡傞偲媫寖側壏搙曄壔傪傕偨傜偟丄婋尟偱偡丅
擼峓嵡偼10搙埲忋偺媫寖側壏搙嵎偼婋尟
擼峓嵡偼丄幒撪奜偺壏搙嵎偑10搙傪墇偊傞偲丄媫寖偵憹偊傞偙偲偑傢偐偭偰偄傑偡丅
擼峓嵡偺敪嶌偼傕偲傕偲姦偄搤偵懡偔丄壞偵媫憹偡傞傛偆偵側偭偨偺偼僄傾僐儞偑
晛媦偟偰幒撪偲幒奜偺婥壏嵎偑戝偒偔側偭偨偙偲偲柍娭學偱偼偁傝傑偣傫丅
偮傑傝丄弸偄壞偱傕幒撪偼恖岺揑偵偼搤偺傛偆側忬懺偵抲偐傟丄
僄傾僐儞偱幒壏偑掅壓偟偨晹壆偐傜弸偄壆奜傊弌傞偲偒丄
寣娗偼奼挘偲廂弅傪偔傝曉偟丄師戞偵嵶偔丄媗傑傝傗偡偔側偭偰偟傑偆偺偱偡丅
壞偺奜婥壏偑30搙側傜幒壏偼25搙掱搙偵愝掕偡傞傛偆偵偟丄
奜婥壏偲偺壏搙嵎偑寖偟偄僨僷乕僩傗價儖側偳偵擖傞偲偒偼丄
捈慜偵壏偐偄偍拑傗峠拑丄僐乕僸乕傪堸傫偱偍偔傛偆偵偟傑偡丅
壏偐偄堸傒暔偼丄偦傟帺懱偺擬偑寣娗傪峀偘丄寣埑偺媫寖側忋徃傪杊偄偱
壏搙曄壔偵僗儉乕僘偵懳墳偡傞偙偲偑偱偒傑偡丅
幒撪偼丄婫愡傪栤傢偢壏抔側埨掕偟偨幒壏傪曐偮傛偆偵偟丄
晽捠偟傪傛偔偟偰傗傗姡憞婥枴偵偡傞偲夣揔偱偡丅
偲偔偵壞応偼丄摨偠幒壏偱傕幖搙偑掅偄傎偆偑擬偑敪嶶偟傗偡偔丄
懱姶壏搙偑掅偔姶偠傜傟傞傛偆偱偡丅
傑偨丄姦偄搤偱傕桘抐偼嬛暔偱偡丅
搤応丄抔朳偺岠偄偨壏偐偄晹壆偐傜屗奜傊弌傞応崌偼丄
旂晢偺寣娗偑媫懍偵廂弅偟偰寣塼偑堦婥偵怱憻偵栠偭偰偔傞偙偲偑偁傝傑偡丅
偡傞偲丄寣埑偺媫寖側忋徃傪彽偄偰摦柆峝壔傗塀傟擼峓嵡偺尨場偲側傝傑偡丅
偙傟傪杊偖偨傔丄奜弌慜偵5暘掱搙丄
寉偄僗僩儗僢僠側偳傪峴偆偙偲傪偍偡偡傔偟傑偡丅
慡恎偺嬝擏偑傗傢傜偐偔傎偖傟丄嬝擏拞偺寣娗傪峀偘偰寣棳偑傛偔側傝傑偡丅
偙傟偵傛傝丄寣埑偺媫寖側忋徃傪梷偊傞偙偲偑偱偒傑偡丅
偲偙傠偱丄搤偺姦偄栭拞偵崅楊幰偑僩僀儗偱擼峓嵡偺敪嶌傪婲偙偡偙偲偑偁傝傑偡偑丄
偑傑傫偟偨偁偲偺媫寖側攔擜偼寣埑偑掅壓偟偰擼懖拞偺堷偒嬥偲側傝傑偡丅
擜堄傪姶偠偨傜偑傑傫偟側偄偱偡偖偵攔煏偡傞傛偆偵偟丄
媫寖側壏搙嵎傪姶偠側偄傛偆偵拲堄偟傑偟傚偆丅
曋旈偑懕偄偨傝偟偨偁偲偺媫寖側攔煏傕丄摨條偵寣埑偺曄壔傪傕偨傜偟傑偡丅
偦偺傎偐丄擖梺帪丄姦偄偍晽楥偱扙堖傪偡傞偲媫寖側壏搙曄壔傪傕偨傜偟丄婋尟偱偡丅
姦偄梺幒偱偺扙堖偼旔偗丄壏偐偔偟偰偐傜峴偆傛偆偵偟丄
偍搾偺壏搙偼38搙掱搙偵愝掕偟偰備偭偨傝偲偮偐傞傛偆偵偟傑偡丅
佱埨慡側擖梺偺偟偐偨佲
丒 扙堖偼抔偐偄応強偱
丒 拝堖偟偨傑傑搾偐偘傫傪傒傞
丒 偐偗搾傪偟偰偐傜搾慏偵擖傞
丒 偸傞傑搾偵備偭偔傝偮偐傞
乽帺暘偱尒偮偗偰帯偡塀傟擼峓嵡丂傛傝乿
擔帪:2017擭12寧 8擔 PM 03:33
40嵨偐傜偼撍慠巰働傾偑昁梫側棟桼

擔杮恖偺巰場偱傕偭偲傕懡偄偺偼丄偑傫偱偡偑丄2埵偑怱幘姵丄3埵偑攛墛丄4埵偑擼寣娗幘姵丄5埵偑榁悐丄6埵偑晄椂偺帠屘丄7埵偑恡晄慡偱偡丅
慡懱偺偍傛偦3妱偑偑傫偱側偔側傞偺偱丄偑傫偽偐傝偑拲栚偝傟偑偪偱偡偑丄2埵偺怱幘姵丄4埵偺擼寣娗幘姵丄7埵偺恡晄慡偼丄偄偢傟傕寣娗偵偐偐傢傞昦婥丅寣娗偺榁壔偐傜偼偠傑傞撍慠巰偱偡丅
恖娫偺寣娗偲偄偆偺偼丄巬梩偺晹暘偵偁偨傞栄嵶寣娗偐傜愭偵榁壔偑巒傑傝丄姴偵偁偨傞戝摦柆偼50戙丄60戙偐傜媫懍偵榁壔偟傑偡丅
偡偱偵40戙傪偡偓偰偄傞曽偼丄崱傑偱壗傕婲偙傜側偐偭偨偙偲偵姶幱偟偮偮丄偄傑偡偖寣娗椡傾僢僾偵椼傒傑偟傚偆両
40嵨偐傜偼撍慠巰働傾偑昁梫側棟桼
寣娗椡偼偄偔偮偵側偭偰傕庒曉傝傑偡偑丄懱傪榁壔偝偣傞埆偄惗妶廗姷偐傜
側傞傋偔憗偔敳偗弌偟偨偄傕偺偱偡丅
乽壗嵨偐傜丄寣娗偺榁壔偵婥傪偮偗傞傋偒偱偡偐丠乿
乽偄偮崰偐傜丄惗妶廗姷傪尒捈偡傋偒偱偡偐丠乿
偲暦偐傟傟偽丄憗偄偵墇偟偨偙偲偼側偄傕偺偺丄嫮偄偰尵偊偽丄
乽40戙偑暘偐傟摴偱偡乿
偲丄摎偊偰偄傑偡丅
棟桼偼偄偔偮偐偁偭偰丄傑偢丄彈惈偺応崌丄40戙偵傕側傞偲彈惈儂儖儌儞
乽僄僗僩儘僎儞乿偺暘斿擻椡偑悐偊偼偠傔偰偄傑偡丅
寣娗偑榁壔偟側偄傛偆偵庣偭偰偔傟偰偄傞僄僗僩儘僎儞偑尭傞偲丄
摦柆峝壔偑恑傒傗偡偔側傞偺偱偡丅
偩偐傜丄40戙偑暘偐傟摴丅
堦曽丄僄僗僩儘僎儞偺壎宐傪庴偗傜傟側偄抝惈偼丄朶堸朶怘丄塣摦晄懌偲偄偭偨
埆偄惗妶廗姷傪懕偗偰偄傞偲丄偡偱偵20嵨慜屻偐傜摦柆峝壔偑巒傑偭偰偄傑偡丅
側偐偵偼丄彫妛惗偺偙傠偐傜偡偱偵寣娗偺暻偵帀朾側偳偑偮偄偰偄傞巕傕丅
捠忢丄摦柆峝壔偑巒傑偭偰偐傜寣娗帠屘傪婲偙偡傑偱偵偼丄10乣20擭偺奐偒偑偁傝傑偡丅
20戙丄30戙偐傜寣娗偑峝偔岤偔側傝丄榁偄偼偠傔偰偄傞偲偡傟偽丄40嵨偔傜偄偵側傞偲丄
偄偮寣娗帠屘傪婲偙偟偰傕偍偐偟偔側偄傎偳丄傝偭傁側摦柆峝壔偑姰惉偟偰偟傑偆傢偗偱偡丅
幚嵺丄擼撪偺嵶偄摦柆偑愗傟偰弌寣偡傞乽擼弌寣乿丄擼摦柆偵偱偒偨僐僽偑攋楐偟偰
擼偲偔傕枌偺娫偵弌寣偡傞乽偔傕枌壓弌寣乿偑婲偙傞偺偼丄40戙丄50戙偑傕偭偲傕懡偄偺偱偡丅
擼摦柆偑媗傑傞乽擼峓嵡乿偼丄60戙偐傜憹偊傑偡丅
堦曽丄怱憻偼丄怱憻偵寣塼傪嫙媼偡傞姤摦柆偑嫹偔側傞乽嫹怱徢乿偲姤摦柆偑
偡偭偐傝媗傑偭偰偟傑偆丄乽怱嬝峓嵡乿偑戙昞揑偱丄偳偪傜傕30戙偐傜壛楊偲偲傕偵
憹偊巒傔丄抝惈偱偼60戙丄彈惈偱偼70戙偑僺乕僋偱偡丅
擔杮恖偺巰場偱傕偭偲傕懡偄偺偼丄偑傫偱偡偑丄2埵偑怱幘姵丄3埵偑攛墛丄
4埵偑擼寣娗幘姵丄5埵偑榁悐丄6埵偑晄椂偺帠屘丄7埵偑恡晄慡偱偡丅
慡懱偺偍傛偦3妱偑偑傫偱側偔側傞偺偱丄偑傫偽偐傝偑拲栚偝傟偑偪偱偡偑丄
2埵偺怱幘姵丄4埵偺擼寣娗幘姵丄7埵偺恡晄慡偼丄偄偢傟傕寣娗偵偐偐傢傞昦婥丅
寣娗偺榁壔偐傜偼偠傑傞撍慠巰偱偡丅
傑偨丄撍慠巰傪柶傟偰傕丄寣娗帠屘偺屻堚徢偱怮偨偒傝偵……偲偄偆偙偲傕丅
怮偨偒傝偵側傞尨場偺偍傛偦4暘偺1偑擼懖拞側偺偱偡丅
2斣栚偵懡偄偺偼擣抦徢偱偡偑丄寣娗帠屘偑偒偭偐偗偱擣抦徢傪敪徢偡傞偙偲傕彮側偔偁傝傑偣傫丅
恖娫偺寣娗偲偄偆偺偼丄巬梩偺晹暘偵偁偨傞栄嵶寣娗偐傜愭偵榁壔偑巒傑傝丄
姴偵偁偨傞戝摦柆偼50戙丄60戙偐傜媫懍偵榁壔偟傑偡丅
姴偺晹暘偺榁壔偑戝偒側寣娗帠屘偵偮側偑傞偺偱丄姴傑偱榁壔偡傞慜偵庒曉傝偵
椼傑側偗傟偽側傝傑偣傫丅
偪傚偆偳恖惗偺愜傝曉偟抧揰偵偁偨傞40戙偼丄乽庒偝偺徚旓婜尷乿偱傕偁傝傑偡丅
傑偩傑偩庒偄偲巚偭偰偄傞偐傕偟傟傑偣傫偑丄懱撪偱偼偙傢偄榁壔偑偡偱偵
巒傑偭偰偄傞偲峫偊偨傎偆偑偄偄偱偟傚偆丅
偡偱偵40戙傪偲偭偔偵偡偓偰偄傞曽偼丄崱傑偱壗傕婲偙傜側偐偭偨偙偲偵姶幱偟偮偮丄
偄傑偡偖寣娗椡傾僢僾偵椼傒傑偟傚偆両
乽恖偼寣娗偐傜榁壔偡傞丂傛傝乿
擔帪:2017擭8寧 4擔 PM 04:17
乽堦夁惈擼嫊寣敪嶌(TIA)乿傪抦偭偰偄傞偐偳偆偐偱恖惗偑曄傢傞

堦夁惈擼嫊寣敪嶌(TIA)敪徢屻憗婜偵偼擼峓嵡傪懕敪偡傞婋尟惈偑旕忢偵崅偔丄TIA偼媬媫幘姵偲偟偰埖偆昁梫偑偁傞丅
嵍塃偺偳偪傜偐曅懁偺乽庤懌偑摦偐側偄乿乽庤懌偑偟傃傟傞乿乽曅懁偺栚偑尒偊側偄乿丄偁傞偄偼乽帇栰偺敿暘偑寚偗傞乿乽尵梩偑弌側偄丄棟夝偱偒側偄乿偲偄偆徢忬偑撍慠尰傟丄抁帪娫偱徚偊傞偺偑TIA偺摿挜偱偡丅
偙傟傜偺僄僺僜乕僪偑偁偭偨傜丄徢忬偑徚偊偨偲偟偰傕丄偡偖偵媬媫幵傪屇傫偱峔偄傑偣傫丅
乽堦夁惈擼嫊寣敪嶌(TIA)乿傪抦偭偰偄傞偐偳偆偐偱恖惗偑曄傢傞
TIA偺屻偺“戝暚壩”偼丄2廡娫埲撪偑婋側偄偲偝傟傑偡丅
2廡娫埲撪偵丄杮暔偺擼峓嵡偵側偭偰偟傑偆恖偑懡偄偺偱偡丅
傕偭偲偄偊偽丄TIA偺屻丄乽24帪娫埲撪乿偑偝傜偵婋側偄丅
2廡娫埲撪偵擼峓嵡傪婲偙偟偨恖偺3妱偼丄24帪娫埲撪偵敪徢偟偰偄傞偺偱偡丅
TIA偑偁偭偨傜丄偡偖偵昦堾傪庴恌偡傞丅
偙傟偙偦偑丄奆偝傫偵揱偊偨偐偭偨偙偲側偺偱偡丅
TIA傪抦偭偰偄傞偐偄側偄偐偱丄恖惗偑曄傢傞偺偱偡丅
偙偺偙偲傪丄偳偆偐偟偭偐傝偲擣幆偟偰傎偟偄偲巚偄傑偡丅
擔杮偱偼丄TIA偵娭偡傞擣抦搙偑掅偔丄堦斒偺曽偼丄
傎偲傫偳抦傜側偄偺偱偼側偄偱偟傚偆偐丅
堛巘偺拞偵偼抦傜側偄恖偼偄側偄偼偢偱偡丅
TIA偑擼峓嵡偺慜挍偲側傞昦婥偱偁傞偙偲傪抦傜側偗傟偽丄
堛巘崙壠帋尡偵偼崌奿偟側偄偐傜偱偡丅
偟偐偟側偑傜丄乽TIA敪徢屻憗婜偵偼擼峓嵡傪懕敪偡傞婋尟惈偑旕忢偵崅偔丄
TIA偼媬媫幘姵偲偟偰埖偆昁梫偑偁傞乿偲偄偆擣幆偼丄
擼懖拞愱栧堛埲奜偵偼旕忢偵掅偄偺偱偡丅
傑偨丄巆擮側偑傜旕愱栧堛偵偍偗傞TIA偺岆恌棪偼旕忢偵崅偄偺偑尰忬偱偡丅
宱尡偱傕丄堦斒偺堛巘偱TIA傪惓妋偵恌抐偱偒偨偺偼丄2妱偐傜3妱偵偡偓傑偣傫丅
乽擼峓嵡偺慜挍乿偲偄偆偲丄恀偭愭偵弌偰偔傞偺偑
乽幐恄(堄幆徚幐敪嶌)乿傗乽傔傑偄乿偱偡丅
偟偐偟丄偙傟傜偺徢忬偱偼TIA偲恌抐偱偒側偄丅
幐恄偼丄TIA偱偼婲偙傝傑偣傫丅
TIA偼擼偺堦晹偺寣棳偑搑愨偊偨応崌偵婲偙傝傑偡偑丄
幐恄偼擼慡懱偺寣棳偑掅壓偟側偄偲婲偙傜側偄偐傜偱偡丅
擼慡懱偺寣棳偑掅壓偡傞偺偼丄
寣塼傪擼偵嫙媼偟偰偄傞怱憻偵尨場偑偁傞応崌偱偡丅
偱偡偐傜丄幐恄傪婲偙偟偨恖偼恄宱撪壢傪庴恌偡傞慜偵丄
弞娐婍撪壢傪庴恌偡傞昁梫偑偁傝傑偡丅
傑偨丄妋偐偵乽傔傑偄乿偩偗偱傕丄擼懖拞偺婋尟場巕傪帩偭偰偄偨傝丄
幚嵺偵塀傟擼峓嵡傗栩摦柆嫹嶓偑偁偭偨傝偟偨応崌偵偼丄
TIA偺壜擻惈傪峫偊傞昁梫偑偁傝傑偡丅
偟偐偟丄懡偔偺傔傑偄偼帹旲壢幘姵偵婲場偟偰偄傑偡丅
僆僔儉尦娔撀傕丄懱尡択偺拞偱乽庱偺屻傠偺寣娗偵栤戣偑偁偭偰偲偒偳偒傔傑偄偑偟偨丅
僋儔僋儔偡傞偙偲偑偁偭偨偑丄帺暘偱丄戝忎晇偩丄彮偟媥傫偱悈傪堸傫偱丄
摢傪怳傟偽偡偖偵帯傞丄偲寉偔峫偊偰偄偨乿偲丄寣娗偵栤戣偑偁傞偙偲傪帺妎偟偰偄傑偡丅
傕偟傕乽傔傑偄傕偁傝丄TIA偺徢忬傕偁傞乿偲偄偆側傜丄偦傟偼娫堘偄側偔擼峓嵡偺慜挍偱偡丅
僆僔儉尦娔撀傕乽寉偔峫偊偰偄偨乿偲尵偭偰偄傑偟偨偑丄擼峓嵡偱搢傟傞慜偺偳偙偐偺帪揰偱丄
TIA偺徢忬偑偁偭偨偺偐傕偟傟傑偣傫丅
擼峓嵡偺柧傜偐側慜挍偼丄TIA偩偗偱偡丅
嵍塃偺偳偪傜偐曅懁偺乽庤懌偑摦偐側偄乿乽庤懌偑偟傃傟傞乿乽曅懁偺栚偑尒偊側偄乿丄
偁傞偄偼乽帇栰偺敿暘偑寚偗傞乿乽尵梩偑弌側偄丄棟夝偱偒側偄乿偲偄偆徢忬偑撍慠尰傟丄
抁帪娫偱徚偊傞偺偑TIA偺摿挜偱偡丅
偙傟傜偺僄僺僜乕僪偑偁偭偨傜丄徢忬偑徚偊偨偲偟偰傕丄偡偖偵媬媫幵傪屇傫偱峔偄傑偣傫丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭7寧25擔 PM 04:46
乽堦夁惈擼嫊寣敪嶌(TIA)乿偼擼懖拞偺媶嬌偺慜挍

堦夁惈擼嫊寣敪嶌(TIA)偲偼丄乽擼偵寣偑峴偐側偔側偭偨偨傔偵婲偙傞丄堦帪揑側徢忬乿偺偙偲偱偡丅堦帪揑偵擼偺寣娗偑媗傑傝丄庤懌偺杻醿傗偟傃傟丄尵梩傗栚偵堎忢偑弌傑偡丅
乽堦夁惈乿偲偄偆偺偑億僀儞僩偱丄徢忬偼丄1乣2暘偱徚偊傞傕偺偐傜悢廫暘偱徚偊傞傕偺傑偱偁傝傑偡偑丄挿偔偰傕24帪娫埲撪偵徚幐偟傑偡丅懡偔偼2暘偐傜15暘偱徢忬偑徚偊偰偟傑偆偺偱丄柍帇偝傟偨傝寉帇偝傟偨傝偟偑偪偱偡丅
傕偟丄TIA偑尰傟偨傜丄偡偱偵偙偺偲偒丄偁側偨偺擼偱偼乽擼峓嵡乿偑婲偙偭偰偄傞偲峫偊偨傎偆偑偄偄偺偱偡丅TIA偼乽堦夁惈乿偺乽擼峓嵡乿偲傒側偡傋偒偱偡丅
乽堦夁惈擼嫊寣敪嶌(TIA)乿偼擼懖拞偺媶嬌偺慜挍
擼峓嵡偺“媶嬌偺慜挍”偲偱傕偄偆傋偒徢忬偵偮偄偰丄偍榖偟偨偄偲巚偄傑偡丅
傕偭偲傕抦偭偰傎偟偄偙偲偺堦偮偱偡丅
偦傟偼乽堦夁惈擼嫊寣敪嶌乿偲偄偆傕偺偱丄擔杮岅偺昦柤偑挿偄偺偱丄
捠忢塸岅偺棯岅偱乽TIA(Transient Ischemic Attack)乿偲屇偽傟偰偄傑偡丅
挿偄柤慜側偺偱妎偊偵偔偄偺偱偡偑丄乽堦夁惈丒擼嫊寣丒敪嶌乿偲暘偗偰撉傓偲丄
偦偺堄枴偑傢偐傝傑偡丅
乽擼偵寣偑峴偐側偔側偭偨偨傔偵婲偙傞丄堦帪揑側徢忬乿偺偙偲偱偡丅
堦帪揑偵擼偺寣娗偑媗傑傝丄庤懌偺杻醿傗偟傃傟丄尵梩傗栚偵堎忢偑弌傑偡丅
乽堦夁惈乿偲偄偆偺偑億僀儞僩偱丄偦偺徢忬偼挿偔懕偒傑偣傫丅
徢忬偼丄1乣2暘偱徚偊傞傕偺偐傜悢廫暘偱徚偊傞傕偺傑偱偁傝傑偡偑丄
挿偔偰傕24帪娫埲撪偵徚幐偟傑偡丅
懡偔偼2暘偐傜15暘偱徢忬偑徚偊偰偟傑偆偺偱丄柍帇偝傟偨傝寉帇偝傟偨傝偟偑偪偱偡丅
乽壗傕偣偢曻偭偰偍偄偰傕丄帺慠偵椙偔側傞乿偺偑摿挜偱偡丅
偱偼丄TIA偺徢忬偲偼丄偳傫側傕偺側偺偱偟傚偆偐丠
揟宆揑側傕偺偲偟偰丄師偺傛偆側徢忬偑偁偘傜傟傑偡丅
丒嵍塃偳偪傜偐偺曅懁偺庤懌偑摦偐側偔側傞
丒嵍塃偳偪傜偐偺曅懁偺庤懌偑偟傃傟傞
丒嵍塃偳偪傜偐偺曅懁偺栚偑尒偊側偔側傞
丒曅栚偱尒偰傕丄椉栚偱尒偰傕帇栰偺敿暘偑尒偊側偔側傞
丒尵梩偑弌側偔側偭偨傝丄棟夝偱偒側偔側偭偨傝偡傞
偝偰丄偙傟傪尒偰乽擼懖拞偺徢忬偲帡偰偄側偄丠乿偲巚傢傟傑偣傫偱偟偨偐丠
偦偆側偺偱偡丅
TIA偺徢忬偼丄擼懖拞偺徢忬偲丄傎偲傫偳偐傇傞偺偱偡丅
偲偄偆偺傕丄TIA偼丄乽堦帪揑側擼峓嵡乿偵側偭偨忬懺偩偐傜偱偡丅
“擼懖拞偺慜挍”偲偄偄傑偟偨偑丄傕偟丄偁側偨偺懱偵TIA偑尰傟偨傜丄
偡偱偵偙偺偲偒丄
偁側偨偺擼偱偼乽擼峓嵡乿偑婲偙偭偰偄傞偲峫偊偨傎偆偑偄偄偺偱偡丅
偟偐偟丄TIA偼乽堦夁惈乿偺乽擼峓嵡乿偲傒側偡傋偒偱偡丅
乽堦帪揑偵擼峓嵡偵側傝偐偐偭偨偗偳丄寣愷偑梟偗偰丄寣棳偑嵞奐偟丄
壗偛偲傕側偐偭偨偐偺傛偆偵丄偦偺屻丄傆偮偆偵峴摦偱偒傞乿偲偄偆偺偑TIA側偺偱偡丅
乽側傜偽丄壗傕怱攝側偄偠傖側偄偐乿偲巚偆恖傕偄傞偱偟傚偆丅
偟偐偟丄偦傟偙偦偑TIA偺晐偄偲偙傠偱偁傝丄棊偲偟寠側偺偱偡丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭7寧25擔 PM 04:31
怱尨惈擼嵡愷徢偑憹偊偰偄傞棟桼

怱朳嵶摦偵傛偭偰丄怱憻偵寣偺偐偨傑傝(寣愷)偑偱偒偰偟傑偄傑偡丅偟偐傕丄怱憻偵偱偒傞寣愷偼戝偒偄丅偦傟偑擼偺懢偄寣娗傪媗傑傜偣偰偟傑偆偨傔丄擼偼戝偒側僟儊乕僕傪晧偄丄巰朣偟偨傝丄廳戝側屻堚徢傪巆偟偨傝偡傞妋棪偑崅傑傞偺偱偡丅
偙偺傛偆偵丄偲偰傕晐偄怱朳嵶摦偱偡偑丄懡偔偺恖偵帺妎徢忬偑側偄偺偑丄偝傜偵晄婥枴側偲偙傠偱偡丅
偱偡偐傜乽怱朳嵶摦偵拲堄偟傑偟傚偆乿偲偄偭偰傕擄偟偄偺偱偡偑丄偦傟傪堄幆偟偰偍偔偙偲偱丄帺妎偱偒傞偙偲偑彮偟偱傕懡偔側傟偽偄偄偲巚偭偰偄傑偡丅偪側傒偵丄愱栧堛偼丄擼峓嵡偺姵幰偝傫傪恌偰尨場偑傢偐傜側偄偲偒偵偼丄恀偭愭偵乽敪嶌惈怱朳嵶摦乿偺壜擻惈傪媈偄傑偡丅
怱尨惈擼嵡愷徢偑憹偊偰偄傞棟桼
怱尨惈擼嵡愷徢偼怱憻偵尨場偑偁傞擼峓嵡偱丄嬤擭偱偼偲偰傕憹偊偰偍傝丄
偍偦傜偔嬤偄彨棃偵偼偙偺僞僀僾偺擼峓嵡偑偄偪偽傫懡偔側傞偲巚傢傟傑偡丅
尨場偱埑搢揑偵懡偄偺偼乽怱朳嵶摦乿偲偄偆晄惍柆偱偡丅
偙偺乽怱朳嵶摦乿偵偮偄偰偼丄摿偵擣幆傪怺傔偰傕傜偄偨偄偲巚偭偰偄傑偡丅
偙傟偐傜丄傑偡傑偡憹壛偡傞偲峫偊傜傟傞偐傜偱偡丅
晄惍柆偼丄怱憻偺柆偑棎傟傞徢忬偱偡丅
惓妋偵懪偭偰偄傞柆偑偲偒偳偒懍偔側偭偨傝丄柆偑旘傫偩傝偡傞丅
偦傫側宱尡偑偁傞偺偱偼側偄偱偟傚偆偐丅
偟偐偟丄偦偆偄偆晄惍柆偼丄擼峓嵡偺尨場偵偼側傝傑偣傫丅
乽怱朳嵶摦乿偲偄偆偺偼丄怱攺偲怱攺偺娫偑慡晹僶儔僶儔丅
偨偲偊偽乽僞儞丒僞儞丒僞儞乿偲偄偆堦掕偺儕僘儉偱偼側偔丄
乽僞乕儞丒僞丒僞儞僢乿偲娫妘偺暆偑丄慡晹堘偆偺偱偡丅
偙偺怱朳嵶摦偵傛偭偰丄怱憻偵寣偺偐偨傑傝(寣愷)偑偱偒偰偟傑偄傑偡丅
偟偐傕丄怱憻偵偱偒傞寣愷偼戝偒偄丅
偦傟偑擼偺懢偄寣娗傪媗傑傜偣偰偟傑偆偨傔丄擼偼戝偒側僟儊乕僕傪晧偄丄
巰朣偟偨傝丄廳戝側屻堚徢傪巆偟偨傝偡傞妋棪偑崅傑傞偺偱偡丅
偙偺傛偆偵丄偲偰傕晐偄怱朳嵶摦偱偡偑丄懡偔偺恖偵帺妎徢忬偑側偄偺偑丄
偝傜偵晄婥枴側偲偙傠偱偡丅
怱朳嵶摦偵偼丄敪嶌惈偺怱朳嵶摦偲丄枬惈偺怱朳嵶摦偑偁傝丄
乽枬惈怱朳嵶摦乿偼偄偮傕柆偑棎傟偨忬懺側偺偱丄
偳偙偐偺帪揰偱怱揹恾傪偲傟偽傢偐傝傑偡丅
偟偐偟乽敪嶌惈怱朳嵶摦乿偼丄撍慠揑偵婲偙傞偺偱丄
敪嶌偑側偄偲偒偵怱揹恾傪偲偭偰傕丄偤傫偤傫傢偐傝傑偣傫丅
偟偐傕丄帺妎徢忬偺側偄恖偑彮側偔側偄偺偱偡丅
帺妎徢忬偵偼丄摦湩偲偐傔傑偄姶偲偐丄婥暘偺晄夣姶側偳偑偁傝傑偡偑丄
偦偆偄偆徢忬偑傑偭偨偔側偄恖偑偄傞偺偱偡丅
偦偆側傞偲丄傕偆丄偍庤忋偘偱偡丅
偨偩偟丄晛捠偺怱揹恾偱偼尒偮偐傜側偄偗偳丄
乽儂儖僟乕怱揹恾乿偲偄偆偍曎摉敔偺傛偆側婡夿傪偮偗偰24帪娫婰榐傪偡傞偲丄
尒偮偐傞妋棪偼崅偔側傞偲偄傢傟偰偄傑偡丅
偟偐偟偦傟偱傕丄24帪娫埲撪偵敪嶌偑婲偙傜側偗傟偽丄怱朳嵶摦偼尒敳偗傑偣傫丅
偩偐傜乽怱朳嵶摦偵拲堄偟傑偟傚偆乿偲偄偭偰傕擄偟偄偺偱偡偑丄
偦傟傪堄幆偟偰偍偔偙偲偱丄帺妎偱偒傞偙偲偑彮偟偱傕懡偔側傟偽偄偄偲巚偭偰偄傑偡丅
偪側傒偵丄愱栧堛偼丄擼峓嵡偺姵幰偝傫傪恌偰尨場偑傢偐傜側偄偲偒偵偼丄
恀偭愭偵乽敪嶌惈怱朳嵶摦乿偺壜擻惈傪媈偄傑偡丅
偟偐傕擼偺夋憸傪尒偰丄擼偺墱偺彫偝偄峓嵡偱偼側偔丄
擼偺昞柺偵戝偒側峓嵡偑婲偙偭偰偄傞応崌偵偼丄乽怱朳嵶摦乿偺壜擻惈偑崅偄偺偱丄
偦傟偵尒崌偭偨帯椕傪巒傔傞偺偱偡丅
怱朳嵶摦偼側偤婲偙傞偺偐
偲偙傠偱丄乽怱朳嵶摦乿偼丄側偤婲偙傞偺偱偟傚偆偐丠
堦偮偼丄憻婍偺楎壔偱偡丅
擭傪偲偭偰丄怱憻傕榁壔偡傞偺偱偡丅
怱憻偺暻偑慇堐壔傪婲偙偟偰偒偰丄摥偒偑撦傞丅
偙傟偵傛偭偰丄怱憻偑晄婯懃側醶澒傪偟丄怱憻偺拞偵寣塼偑烼懾(偆偭偨偄)偟偰丄
寣愷偑偱偒偰偟傑偆偺偱偡丅
偟偐偟丄傗偼傝崅寣埑傗旍枮側偳偺塭嬁傕戝偒偄偲偄偊傑偡丅
偝傜偵丄庒偄崰偺寖偟偄僗億乕僣傕傛偔側偄偲偄偆愢傕偁傝傑偡丅
庒偄崰偵偼丄忈奞偑偁偭偰傕丄偦傟偵婥偯偐側偐偭偨丅
偟偐偟丄壛楊偲偲傕偵丄偝傑偞傑側尨場偑壛傢偭偰丄
偦傟偑晜偒挙傝偵側偭偰偔傞偲偄偆傢偗偱偡丅
庒偄恖偺榖偑弌偨偮偄偱偵丄嬤擭榖戣偵側偭偰偄傞乽庒擭惈偺擼峓嵡乿偵偮偄偰丄
偍榖偟偨偄偲巚偄傑偡丅
偙偺乽庒擭惈乿偲偄偆僥乕儅偩偗偱丄堦嶜偺杮偵側傞偔傜偄側偺偱丄
偙偙偱偼丄偛偔娙扨偵傑偲傔偰偍揱偊偟傑偡丅
乽庒擭惈擼峓嵡乿偲偄偆応崌丄偼偭偒傝偲壗嵨埲壓偲偄偆掕媊偼側偄偺偱偡偑丄
傆偮偆偼40嵨偲偐45嵨偱嬫愗傞偙偲偑懡偄傛偆偱偡丅
擭楊偼庒偔偰傕丄崅楊幰偺擼峓嵡偲嫟捠偡傞尨場偼丄傗偼傝乽惗妶廗姷乿偱偡丅
怘惗妶偺墷暷壔傗塣摦晄懌丄媔墝丄僗僩儗僗傗柍棟側惗妶偵傛偭偰丄
擼峓嵡傪婲偙偟傗偡偄忬懺偑丄庒偄恖偵傑偱媦傫偱偄傞偺偱偡丅
偟偐偟丄庒偄恖偺擼峓嵡偼丄崅楊幰偺擼峓嵡巵偼暿偺乽摿庩側尨場乿偑
娷傑傟偰偄傞偙偲偑丄幚偼偲偰傕懡偄偺偱偡丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭7寧21擔 PM 05:14
壞偺擼峓嵡梊杊偼丄忋庤側悈暘曗媼偱

壞偵偼悈暘曗媼傪廫暘偵怱偑偗傞昁梫偑偁傝傑偡丅
壞偵懡偄擼峓嵡偼丄擼偺寣娗偦偺傕偺偑嫹偔側偭偨傝丄寣愷偑偱偒偨傝偡傞偙偲偱堷偒婲偙偝傟傞擼寣愷徢偱偡丅擼寣愷徢偼丄晛抜寬峃偦偆偵傒偊偰偄偰傕丄扙悈徢忬偑堷偒嬥偲側偭偰媫偵敪徢偟傑偡丅崅楊幰偵尷傜偢丄30乣50嵨戙偺斾妑揑庒偄悽戙偱傕丄敪嶌偵偍偦傢傟偰搢傟傞偙偲偑偁傞偺偱拲堄偑昁梫偱偡丅
偲偔偵拲堄偟偨偄偺偼寣埑偑崅傔偺恖偱偡丅
擼偺嵶偄摦柆偼塭嬁傪庴偗傗偡偔丄寣娗暻偑岤偔側傞偲寣棳偑埆壔偟丄媗傑傝傗偡偔側傝傑偡丅偦偙偵扙悈徢忬偑壛傢傞偙偲偱丄寣愷偑偱偒傞儕僗僋偑媫寖偵崅偔側傝傑偡丅
壞偺擼峓嵡梊杊偼丄忋庤側悈暘曗媼偱
仧擼峓嵡偼壞偵懡偄両
擼峓嵡偼壞偵懡偄偲偄偆偙偲傪丄偛懚抦偱偟傚偆偐丅
廬棃丄擼峓嵡傗擼弌寣側偳偼丄
寣埑偑忋徃偟傗偡偄搤偵懡偄偲偟偰抦傜傟偰偄傑偟偨丅
偲偙傠偑崙棫弞娐婍昦僙儞僞乕偺挷嵏偵傛傞偲丄
擼峓嵡偵尷偭偰偼壞偺傎偆偑懡偄偙偲偑傢偐偭偰偄傑偡丅
偦偺偍傕側尨場偼丄扙悈徢忬偱偡丅
壞偼丄婥晅偐側偄偆偪偵懱撪偺悈暘偑晄懌偑偪偵側傞偨傔丄
寣塼偺棳傟偑埆壔偟丄寣娗偑媗傑傝傗偡偔側傞偺偱偡丅
壞偵懡偄擼峓嵡偼丄擼偺寣娗偦偺傕偺偑嫹偔側偭偨傝丄
寣愷偑偱偒偨傝偡傞偙偲偱堷偒婲偙偝傟傞擼寣愷徢偱偡丅
擼寣愷徢偼丄晛抜寬峃偦偆偵傒偊偰偄偰傕丄
扙悈徢忬偑堷偒嬥偲側偭偰媫偵敪徢偟傑偡丅
崅楊幰偵尷傜偢丄30乣50嵨戙偺斾妑揑庒偄悽戙偱傕丄
敪嶌偵偍偦傢傟偰搢傟傞偙偲偑偁傞偺偱拲堄偑昁梫偱偡丅
仧崻掙偵偼摦柆峝壔偑
擼峓嵡偼丄懡偔偺応崌丄偦偺崻掙偵偼摦柆峝壔(寣娗偺榁壔)偑偁傝傑偡丅
壛楊偲偲傕偵丄偩傟偱傕摦柆峝壔偑婲偙傝傑偡偑丄偦傟傪懀恑偡傞偺偑
旍枮丄崅寣埑丄摐擜昦丄崅帀寣徢側偳偺惗妶廗姷昦偱偡丅
偙偆偟偨昦婥丄偦偺梊旛抜奒偺恖偼丄擼峓嵡偺儕僗僋偑崅偄偩偗偵丄
壞偵偼悈暘曗媼傪廫暘偵怱偑偗傞昁梫偑偁傝傑偡丅
偲偔偵拲堄偟偨偄偺偼寣埑偑崅傔偺恖偱偡丅
擼偺嵶偄摦柆偼塭嬁傪庴偗傗偡偔丄寣娗暻偑岤偔側傞偲寣棳偑埆壔偟丄
媗傑傝傗偡偔側傝傑偡丅
偦偙偵扙悈徢忬偑壛傢傞偙偲偱丄寣愷偑偱偒傞儕僗僋偑媫寖偵崅偔側傝傑偡丅
仧悋柊偺慜屻偵傕悈暘曗媼傪
傕偆堦偮戝愗側偙偲偼丄悋柊偺慜屻偵忋庤偵悈暘曗媼傪峴偆偙偲偱偡丅
擬懷栭偲傕側傞偲丄戝娋傪偐偔偙偲傕捒偟偔偁傝傑偣傫丅
柊偭偰偄傞偲偒偼丄堦斒偵寣埑偑掅壓偡傞偨傔丄寣塼偺棳傟偑抶偔側傝丄
寣愷偑偱偒傗偡偄忬懺偵側傝傑偡丅
偝傜偵婲彴偡傞慜屻偐傜偼丄寣埑偑忋徃偡傞偲摨帪偵丄
傾僪儗僫儕儞偑暘斿偝傟傞偙偲偱丄寣塼偑屌傑傝傗偡偔側傝傑偡丅
傛偭偰丄壞偺擼峓嵡偼悋柊拞偐傜婲彴屻偺帪娫懷偵偐偗偰丄
敪徢偺儕僗僋偑崅偔側傝傑偡丅
梊杊偺偨傔偵丄傑偢怮傞慜偵悈傪1攖堸傓傛偆偵偟傑偟傚偆丅
傑偨丄挬婲偒偨偲偒偵悈傪1攖堸傓偙偲傕丄壞偺擼峓嵡梊杊偵偮側偑傝傑偡丅
偲偔偵寣埑偑崅傔偺恖傗丄摦柆峝壔偺媈偄偑偁傞恖偼丄
悋柊慜屻偺悈暘曗媼傪偤傂怱偑偗偰壓偝偄丅
傑偨丄彈惈偼抝惈偵斾傋偰嬝擏検偑彮側偄偨傔懱撪偺悈暘娷桳棪偑掅偄偆偊偵丄
娋態偺悢偑彮側傔側偺偱懱壏挷愡偑忋庤偔偱偒側偄側偳擬拞徢儕僗僋偑崅偄丄
偲偄偆愢傕偁傝傑偡丅
旀傟傗偡偄丄偩傞偄丄怘梸偑棊偪傞側偳偺壞僶僥徢忬傪姶偠偨傜丄
懱偺拞偵擬偑偙傕偭偰擬拞徢偵側傝偐偗偰偄傞婋尟怣崋偩偲庴偗巭傔偰丄
偡偖偵懳嶔傪島偠傑偟傚偆丅
僗僞儈僫晄懌(壞僶僥)偺尨場偼偝傑偞傑偱偡偑丄偄偢傟傕摐幙傗僞儞僷僋幙丄
價僞儈儞丄儈僱儔儖偺晄懌偑戝偒側尨場偲側偭偰偄傞偨傔丄怘梸偑側偔偰傕丄
彮検偱傕塰梴偺僶儔儞僗偺偲傟偨怘帠傪怱偑偗傞偙偲偑戝愗偱偡丅
壞僶僥偼丄庡偵價僞儈儞俛1(偆側偓傗撠擏丄儗僶乕摍偵懡偔娷傑傟傞)
晄懌偵傛偭偰婲偙傝傑偡丅
價僞儈儞俛1偼僄僱儖僊乕偺嫙媼偩偗偱側偔丄
榁攑暔偺戙幱偵傕偐偐傢偭偰偄傑偡丅
俛1偩偗偱偼側偔丄傎偲傫偳偺價僞儈儞俛孮偼丄
僄僱儖僊乕偺嫙媼傗榁攑暔偺戙幱偵摥偄偰偄傑偡丅
偄傢偽尦婥偺慺偱偡丅
側偍丄俛孮偼嫤椡偟偁偭偰偄傑偡偐傜丄偳傟偑寚偗偰傕旀傟傗偡偔側傝傑偡丅
偟偨偑偭偰堦弿偵偲傞偺偑岠壥揑偱偡丅
偙偺揰傪峫椂偟偰丄價僞儈儞嵻偵偼俛孮偑傑偲傔偰攝崌偝傟偰偄傑偡丅
價僞儈儞嵻偼旀傟偑偨傑偭偨丄偄偞偲偄偆偲偒偺彆偭恖偱偡丅
擔帪:2017擭7寧16擔 PM 05:01
擼懖拞偐側偲巚偭偨傜乽傾僋僩丒僼傽僗僩(ACT FAST)乿偱懄敾抐

擼懖拞偼乽弶婜偺懳墳偵傛偭偰丄偦偺屻偺恖惗偑嵍塃偝傟傞昦婥乿偱偡丅堦崗傕憗偔擼懖拞偲敾抐偟丄堦崗傕憗偔堛巘偺帯椕傪奐巒偡傞偙偲偑戝帠偱偡丅偦傟偵傛偭偰丄柦傪偲傝偲傔丄屻堚徢傪巆偝偢偵惗妶偡傞偙偲傕偱偒傞壜擻惈偑奼偑傞偺偱偡丅
偦偙偱丄娙扨偵偡偽傗偔擼懖拞偵懳張偱偒傞傛偆偵丄乽ACT FAST乿偲偄偆懳張朄傪丄妎偊偰傕傜偄偨偄偲巚偄傑偡丅
乽擼懖拞偐偳偆偐乿傪僠僃僢僋偡傞偨傔偺栚埨偱偡偑丄偙傟側傜丄扤偵偱傕偱偒傑偡丅
壠懓側偳偑偄傞応崌偼尒偰傕傜偄丄堦恖偺偲偒偼嬀傪尒側偑傜峴偭偰偔偩偝偄丅
擼懖拞偐側偲巚偭偨傜乽傾僋僩丒僼傽僗僩(ACT FAST)乿偱懄敾抐
庤懌偑偟傃傟偨傝丄傕偺偑擇廳偵尒偊偨傝丄尵梩偑偆傑偔弌偰偙側偐偭偨傝丄
暔朰傟偑偁偭偨傝丄懱偑傆傜偮偄偨傝丄傔傑偄偑偟偨傝……丅
偙偆偟偨“彫偝側堎曄”偼丄擔忢揑偵姶偠偰偄傞偺偱偼側偄偱偟傚偆偐丅
偙偺偨傔丄偦傟偑擼懖拞偺徢忬偱偁傞偲丄婥偯偐側偄偙偲傕懡偄偺偱偡丅
偟偐偟丄偙偆偟偨徢忬偑偁傞擔撍慠偄偔偮傕廳側偭偰婲偙偭偨応崌偼丄
擼懖拞偱偁傞壜擻惈偑崅偔側傝傑偡丅
摿偵丄撍慠丄敿恎偺庤懌傗婄偵杻醿傗偟傃傟偑婲偙偭偨傝丄
尵梩偑弌偰偒偵偔偔側偭偨傝丄
宱尡偟偨偙偲偺側偄寖偟偄摢捝偑偟偨偲偒偵偼丄擼懖拞傪媈偆傋偒偱偡丅
擼懖拞偼乽弶婜偺懳墳偵傛偭偰丄偦偺屻偺恖惗偑嵍塃偝傟傞昦婥乿偱偡丅
堦崗傕憗偔擼懖拞偲敾抐偟丄堦崗傕憗偔堛巘偺帯椕傪奐巒偡傞偙偲偑戝帠偱偡丅
偦傟偵傛偭偰丄柦傪偲傝偲傔丄屻堚徢傪巆偝偢偵惗妶偡傞偙偲傕偱偒傞
壜擻惈偑奼偑傞偺偱偡丅
偦偙偱丄娙扨偵偡偽傗偔擼懖拞偵懳張偱偒傞傛偆偵丄
乽ACT FAST乿偲偄偆懳張朄傪丄
妎偊偰傕傜偄偨偄偲巚偄傑偡丅
乽擼懖拞偐偳偆偐乿傪僠僃僢僋偡傞偨傔偺栚埨偱偡偑丄偙傟側傜丄扤偵偱傕偱偒傑偡丅
乽ACT乿偼乽峴摦乿丄乽FAST乿偼乽憗偔乿丅
偮傑傝乽憗偔峴摦偣傛両乿偲偄偆偙偲偱偡偑丄
乽F丒A丒S丒T乿偺偦傟偧傟偺暥帤偑丄
僠僃僢僋億僀儞僩偺摢暥帤偵側偭偰偄傑偡丅
1 乽F乿偼丄Facc(婄)偱丄乽婄偺杻醿乿偑偁傞偐丄側偄偐丠
2 乽A乿偼丄Arm(榬)偱丄乽榬偺杻醿乿偑偁傞偐丄側偄偐丠
3 乽S乿偼丄Speech(尵梩)偱丄乽尵梩偺堎忢乿偑偁傞偐丄側偄偐丠
4 乽T乿偼丄Time(帪娫)偱丄乽帪娫偲偺摤偄乿偲偄偆偙偲
嬶懱揑偵偼丄師偺傛偆偵僠僃僢僋偟傑偡丅
壠懓側偳偑偄傞応崌偼尒偰傕傜偄丄堦恖偺偲偒偼嬀傪尒側偑傜峴偭偰偔偩偝偄丅
1乽婄偺杻醿乿偺僠僃僢僋
偵偭偙傝徫偭偨傝丄乽僠乕僘乿偲尵偭偰傒傑偡丅
昞忣偑嵍塃偱堘偭偨傝丄嵍塃偳偪傜偐偺杍傗岥偑備偑傫偩傝偟偰偄傞応崌偼丄
杻醿偑偁傞偲峫偊傜傟傑偡丅
2乽榬偺杻醿乿偺僠僃僢僋
庤偺傂傜傪忋偵岦偗偰丄椉榬傪傑偭偡偖慜偵怢偽偟丄備偭偔傝5偮悢偊傑偡丅
嵍塃偳偪傜偐偺榬傪忋偘傞偙偲偑偱偒側偐偭偨傝丄5偮悢偊傞娫偵偳偪傜偐偺榬偑
壓偑偭偰偒偨傝偡傞応崌偼丄杻醿偑偁傞偲峫偊傑偡丅
3乽尵梩偺堎忢乿偺僠僃僢僋
乽崱擔偼揤婥偑椙偄乿側偳偲抁偄尵梩傪尵偭偰傒傑偡丅
尵梩偑弌偰偙側偐偭偨傝丄偆傑偔榖偣側偐偭偨傝偡傞応崌偼丄
“堎忢偁傝”偲峫偊傑偡丅
丂傑偨丄乽偨偪偮偰偲乿傗乽傜傝傞傟傠乿側偳丄僞峴傗儔峴偑偆傑偔敪壒偱偒側偐偭偨傝丄
乽僷僞僇僷僞僇乿偺偔傝曉偟偑偆傑偔偄偊側偐偭偨傝偡傞応崌傕丄“堎忢偁傝”偲峫偊傑偡丅
偙偺3偮偺偆偪偺1偮偱傕摉偰偼傑傟偽丄柪傢偢昦堾傊捈峴偟偰偔偩偝偄丅
丂
乽偟偽傜偔條巕傪尒偰偐傜偵偟傛偆乿側偳偲巚傢側偄偙偲丅
偦偺堦弖偺柪偄偑柦庢傝偵側傞偺偱偡丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭7寧 4擔 PM 03:20
擼懖拞傪敪徢偟偨傜偳偺昦堾偵峴偔偐丄帠慜偵寛傔偰偍偔

擼懖拞偼乽偳偙偱丄偄偮丄偳傫側偲偒乿偵敪徢偡傞偐傢偐傜偢丄偦偙偵偼“塣”偺梫慺傕擖偭偰偔傞偲巚偄傑偡偑丄帯椕偺幚嵺傪抦偭偰偄傞偺偲抦傜側偄偺偲偱偼丄忬嫷偼戝偒偔堘偭偰偒傑偡丅
乽偁側偨偺曢傜偡抧堟偵偼丄擼懖拞偺愱栧昦堾偼偁傞偺偐丠乿乽偦偙偱偼偳傫側帯椕偑庴偗傜傟傞偺偐丠乿
擼懖拞傪敪徢偡傞擭楊偵側偭偨傜丄偁傞偄偼乽擼懖拞偺婋尟場巕乿傪書偊偰偄傞恖側傜偽丄側偍堦憌丄偦傟傪攃埇偟偰偍偄偰傎偟偄偲巚偆偺偱偡丅
擼懖拞傪敪徢偟偨傜偳偺昦堾偵峴偔偐丄帠慜偵寛傔偰偍偔
擼懖拞偺恌抐朄傕帯椕朄傕丄偝傑偞傑偱偡丅
偟偐偟偄偢傟偵偟偰傕丄懳張偑憗偗傟偽丄偦傟偩偗帯椕偺慖戰巿偼奼偑傝丄
乽妶偒妶偒偟偨惗妶乿偵栠傟傞妋棪偼崅傑傝傑偡丅
偙傟偼愨懳揑側帠幚偱偡丅
乽偳傫側昦堾偱丄偳傫側帯椕傪庴偗傞偐丠乿傕丄恖惗偺戝偒側暘婒揰偵側傝傑偡丅
擼懖拞偼乽偳偙偱丄偄偮丄偳傫側偲偒乿偵敪徢偡傞偐傢偐傜偢丄
偦偙偵偼“塣”偺梫慺傕擖偭偰偔傞偲巚偄傑偡偑丄
帯椕偺幚嵺傪抦偭偰偄傞偺偲抦傜側偄偺偲偱偼丄忬嫷偼戝偒偔堘偭偰偒傑偡丅
乽偁側偨偺曢傜偡抧堟偵偼丄擼懖拞偺愱栧昦堾偼偁傞偺偐丠乿
乽偦偙偱偼偳傫側帯椕偑庴偗傜傟傞偺偐丠乿
擼懖拞傪敪徢偡傞擭楊偵側偭偨傜丄偁傞偄偼乽擼懖拞偺婋尟場巕乿傪
書偊偰偄傞恖側傜偽丄側偍堦憌丄偦傟傪攃埇偟偰偍偄偰傎偟偄偲巚偆偺偱偡丅
擼懖拞偺媫惈婜偺昦堾偺忣曬側偳偼丄奺搒摴晎導偺儂乕儉儁乕僕側偳偱
徯夘偟偰偄傞偲偙傠傕偁傝傑偡丅
僀儞僞乕僱僢僩偺専嶕僒僀僩偱乽擼懖拞丂愱栧堛丂仜仜導乿側偳偲僉乕儚乕僪傪
懪偪崬傫偱傕丄懡悢僸僢僩偟傑偡丅
偐偐傝偮偗偺昦堾偑偁傞恖偼丄乽傕偟擼懖拞偵側偭偨傜丄偳偙傪庴恌偟偨傜偄偄偐丠乿
傪暦偄偰偍偔偺傕偄偄偐傕偟傟傑偣傫丅
偨偲偊偽搶嫗搒偱偼丄堛椕寳偛偲偵乽倲-俙俹偺帯椕偑偱偒傞偐乿傪敾抐嵽椏偵偟丄
暋悢偺昦堾偑嫤椡懱惂傪偲偭偰偄傑偡丅
偦偺抧堟撪偱姵幰偝傫偑弌偨応崌丄媬媫幵偑偳偙偐偺昦堾偵塣傇傢偗偱偡偑丄
昁偢丄偳偙偐偵擖堾偱偒傞懱惂偵側偭偰偄傑偡丅
乽昦堾傪偨傜偄夞偟偵偝傟偰丄庴偗擖傟偰偔傟傞昦堾偑偳偙傕側偄乿偲偄偆
斶寑偑婲偒側偄傛偆偵丄擼懖拞偵懳墳偱偒傞巤愝偑嫤椡偟偰丄摉斣惂傪慻傒丄
偡傋偰偺擼懖拞偺媫惈婜姵幰傪僇僶乕偱偒傞懱惂傪嶌偭偰偄傞偺偱偡丅
偦偆偟偨帋傒偼丄搶嫗偩偗偵尷傜偢丄傎偐偺抧堟偵傕奼偑偭偰偒偰偄傑偡丅
傑偩傑偩抧堟偵傛偭偰嵎偼偁傞偺偱偡偑丄乽擼懖拞懳嶔婎杮朄乿偲偄偆朄埬偑
崙夛偵忋掱偝傟傑偟偨丅
偙傟偑捠夁偡傟偽丄偦偆偄偆懱惂傕慡崙堦棩偵丄抧堟嵎偑側偔惍旛偝傟傞丄
偲偄偆婓朷傕尒偊偰偒偨偲偙傠偱偡丅
偄偢傟偵偟傠丄堦搙丄偁側偨偺抧堟偺堛椕懱惂傪挷傋偰傒傞偙偲傪偍偡偡傔偟傑偡丅
傕偪傠傫丄乽擼懖拞傪嫲傟偰惗偒傛乿偲偄偆偙偲偱偼偁傝傑偣傫丅
偦傟偼儉僟側偙偲偱偁傝丄傛偗偄側僗僩儗僗傪憹傗偡偩偗偱偡丅
偟偐偟丄偦傟傪抦偭偰偍偔偙偲偼乽揮偽偸愭偺忨乿偵側傝傑偡丅
偦偆偟偨儕僗僋娗棟傕乽擼懖拞偵嫮偔側傞惗偒曽乿偩偲丄巚偆偺偱偡丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭7寧 3擔 PM 03:18
側偤丄擼峓嵡偺懳張傪媫偖偺偐丠

寣塼偑搑愨偊偰偟傑偊偽丄傢偢偐悢暘偱丄恄宱嵶朎偼巰傫偱偟傑偄傑偡丅偡傞偲丄偦偺巰傫偱偟傑偭偨嵶朎偑扴摉偟偰偄偨懱偺晹埵偵傕忈奞偑尰傟傞偺偱偡丅
偲偙傠偑丄寣塼偑搑愨偊偨晹暘偺嵶朎偼丄堦婥偵偡傋偰偑巰傫偱偟傑偆偺偱偼側偔丄堦晹偼惗偒巆偭偰偄傑偡丅偦偟偰丄抁帪娫偺偆偪偱偁傟偽丄偦偺惗偒巆偭偨嵶朎偼丄媬嵪偱偒傞偐傕偟傟側偄偺偱偡丅
擼懖拞偺帯椕偑堦崗傪憟偆偺偼丄傎偐偵傕棟桼偑偁傝傑偡丅堦偮偼丄婲偙偟偨捈屻傎偳丄嵞敪棪偑崅偄偲偄偆偙偲丅傕偆堦偮偼丄崌暪徢傊偺懳嶔偱偡丅
側偤丄擼峓嵡偺懳張傪媫偖偺偐丠
2005擭偵乽倲-俹俙乿偲偄偆擼峓嵡偺帯椕栻偑擣壜偝傟傑偟偨丅
戝偒側婜懸傪庴偗“柌偺帯椕栻”偲偟偰搊応偟偨栻偱偡偑丄偦偺幚椡偼偳偆側偺偱偟傚偆偐丅
乽倲-俹俙乿偼丄擼偺摦柆傪媗傑傜偣偰偄傞寣愷傪梟偐偟偰丄寣棳傪嵞奐偝偣傞栻偱偡丅
乽寣愷梟夝栻乿偲偄傢傟丄揰揌偱寣娗撪偵拲擖偟傑偡丅
寣塼偼寣娗傪捠偭偰丄慡恎偺嵶朎偵丄巁慺傗塰梴傪撏偗偰偄傞偙偲偼丄偍傢偐傝偱偡偹丅
擼偵偼1500壄偺恄宱嵶朎偑偁傞偲偄傢傟傑偡偑丄寣塼偑撏偗偰偔傟傞巁慺偲塰梴偺偍偐偘偱丄
擼偼妶偒妶偒偲摥偒丄慡恎偵“巜椷”傪弌偣傞偺偱偡丅
偟偐偟丄寣塼偑搑愨偊偰偟傑偊偽丄傢偢偐悢暘偱丄恄宱嵶朎偼巰傫偱偟傑偄傑偡丅
偡傞偲丄偦偺巰傫偱偟傑偭偨嵶朎偑扴摉偟偰偄偨懱偺晹埵偵傕忈奞偑尰傟傞偺偱偡丅
偲偙傠偑丄寣塼偑搑愨偊偨晹暘偺嵶朎偼丄堦婥偵偡傋偰偑巰傫偱偟傑偆偺偱偼側偔丄
堦晹偼惗偒巆偭偰偄傑偡丅
偦偟偰丄抁帪娫偺偆偪偱偁傟偽丄偦偺惗偒巆偭偨嵶朎偼丄媬嵪偱偒傞偐傕偟傟側偄偺偱偡丅
偙偺媬嵪壜擻側擼嵶朎傪娷傓椞堟傪乽儁僫儞僽儔乿偲偄偄傑偡丅
儁僫儞僽儔偺岅尮偼丄擔怘傗寧怘偺敿塭偐傜棃偰偄傑偡丅
憗偔寣棳傪嵞奐偟偰偁偘傟偽儁僫儞僽儔偼丄彆偐傞偐傕偟傟傑偣傫丅
偙傟傪媬偆偨傔偵偱偒偨帯椕栻偑乽倲-俹俙乿側偺偱偡丅
儁僫儞僽儔媬嵪偺僞僀儉儕儈僢僩偼4帪娫敿丅
偮傑傝丄擼懖拞傪敪徢偟偰偐傜4帪娫30暘埲撪偵乽倲-俹俙乿傪搳梌偟側偗傟偽
儁僫儞僽儔偼巰傫偱偟傑偄丄帯椕偟偰傕岠壥偑婜懸偱偒側偄偽偐傝偐丄
偐偊偭偰擼弌寣偺儕僗僋偑崅偔側傝丄桳奞偱偝偊偁傞偺偱偡丅
擼懖拞偺帯椕偑堦崗傪憟偆偺偼丄傎偐偵傕棟桼偑偁傝傑偡丅
堦偮偼丄婲偙偟偨捈屻傎偳丄嵞敪棪偑崅偄偲偄偆偙偲丅
嵞敪偡傟偽丄僪儞僪儞廳徢壔偟偰偄偔偍偦傟偑偁傞偺偱偡丅
怱尨惈擼嵡愷徢傗傾僥儘乕儉寣愷惈擼峓嵡偺応崌偼丄
摿偵嵞敪偑憗偔婲偙傝傗偡偄偲偄傢傟偰偄傑偡丅
傕偆堦偮偼丄崌暪徢傊偺懳嶔偱偡丅
歲揻偟偨暔側偳偑丄婥娗巟偵擖傝丄岆殝惈攛墛傪婲偙偡偙偲傕峫偊傜傟傑偡丅
婥娗傪嵡偄偱拏懅偡傟偽媥巭偡傞偙偲傕偁傝傑偡丅
傑偨丄戝検偺徚壔娗弌寣傕偁傝摼傑偡丅
偙偆偟偨崌暪徢傊偺懳墳傕丄憗偔擖堾偡傟偽偙偦壜擻偵側傞偺偱偡丅
傑偨丄擼峓嵡偑戝偒偄偲丄乽擼晜庮乿偲偄偆擼偺傓偔傒偑婲偙傝傑偡丅
擼偼摢奧崪偱埻傑傟偰偄傞偨傔丄擼偑傓偔傫偱傕奜偵奼偑傝傛偆偑側偔丄
擼偺撪懁偺乽擼姴乿偺晹暘偵岦偐偭偰旘傃弌偟偰偒偰偟傑偄傑偡丅
偙傟傪乽擼僿儖僯傾乿偲偄偆偺偱偡偑丄偦偆側傞偲丄偳偆側傞偐丠
乽擼姴乿偼丄屇媧傗怱憻偺摦偒丄寣塼偺弞娐側偳丄惗柦偵偐偐傢傞巜椷傪敪偡傞偲偙傠
偱偡偐傜丄偙偙偑摥偐側偔側傟偽丄屇媧傗怱憻偑巭傑偭偰偟傑偆偙偲傕偁傞傢偗偱偡丅
偦偆偟偨惗柦偺婋婡偦偺傕偺傪夞旔偡傞偨傔偵傕丄擼晜庮傪寉尭偡傞傛偆側栻傪丄
憗偔巊傢側偔偰偼偄偗側偄偺偱偡丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭7寧 1擔 PM 02:01
僗僩儗僗偼擼懖拞偺乽嵟屻偺堷偒嬥乿偵側傞

乽摦柆峝壔偺婋尟場巕乿偵側傞偺偼丄傗偼傝惗妶廗姷偱偡丅擭傪廳偹傟偽丄寣娗傕榁壔偟丄偦傟偩偗擼懖拞傪婲偙偟傗偡偔側傝傑偡丅
擼懖拞偺壓抧偑偱偒偨偲偙傠偵丄壗傜偐偺尨場偑壛傢偭偰丄幚嵺偵敪徢偡傞偺偱偡偑丄僗僩儗僗偑丄偦偺嵟屻偺堷偒嬥偵側傞偙偲偑偁傝傑偡丅
堎忢側惛恄忬懺偵側偭偨傝丄戝偒側僗僩儗僗偑壛傢偭偰敪徢偡傞偺偼丄幚嵺偵偲偰傕懡偄僷僞乕儞偱偡丅懱偺忬懺偑偄偄恖偼丄偦偺偔傜偄偱偼敪徢偟側偄偺偱偡偑丄偁傞掱搙摦柆峝壔偑恑傫偱偄偨傝偡傞偲丄偦傟偑堷偒嬥偵側偭偰偟傑偆偺偱偡丅
僗僩儗僗偼擼懖拞偺乽嵟屻偺堷偒嬥乿偵側傞
丂僗僩儗僗偦偺傕偺偑擼懖拞傪堷偒婲偙偡偺偱偼側偔丄
偦偺“堷偒嬥”偵側傝摼傞偲偄偆偙偲丅
乽摦柆峝壔偺婋尟場巕乿偵側傞偺偼丄傗偼傝惗妶廗姷偱偡丅
摦暔惈帀朾偺懡偄怘帠傗塣摦晄懌丄媔墝丄偍庰偺堸傒夁偓側偳丄
擔乆偺椙偔側偄惗妶偑乽巰偺巐廳憈乿偲偄傢傟傞崅寣埑丄摐擜昦丄
帀幙堎忢徢丄旍枮(儊僞儃)傪偮偔偭偰偄傑偡丅
傕偪傠傫丄僗僩儗僗傕彮側偐傜偢棈傫偱偄傞偲峫偊傜傟傑偡偑丄
偁偔傑偱傕偦傟偼娫愙揑偵偲偄偆斖埻偱偟傚偆丅
乽擼懖拞偺婋尟場巕乿偵偼丄帺暘偱偼偳偆偵傕偱偒側偄梫慺傕偁傝傑偡丅
惗傑傟偮偒摦柆釒偑偁傞偲偐丄怱憻偺峔憿偵栤戣偑偁傞偲偐丄
恖庬傗惈暿偺栤戣傕偁傝傑偡丅
擭傪廳偹傟偽丄寣娗傕榁壔偟丄偦傟偩偗擼懖拞傪婲偙偟傗偡偔側傝傑偡丅
擼懖拞偑乽懡場巕幘姵乿偲偄傢傟傞偺偼丄偙偺傛偆側偝傑偞傑側
尨場偑愊傒廳側偭偰敪徢偵帄傞偐傜偱偡丅
擼懖拞偺偙偆偟偨壓抧偑偱偒偨偲偙傠偵丄壗傜偐偺尨場偑壛傢偭偰丄
幚嵺偵敪徢偡傞偺偱偡偑丄僗僩儗僗偑丄偦偺嵟屻偺堷偒嬥偵側傞偙偲偑偁傝傑偡丅
擼懖拞傪敪徢偟偨40戙丄50戙偺庒偄姵幰偝傫偵丄
乽僗僩儗僗偵偮偄偰丄巚偄摉偨傞偙偲偼偁傝傑偣傫偐丠乿
偲榖傪暦偔偲丄偙傫側曉帠偑曉偭偰偒傑偡丅
乽枬惈揑偵怮晄懌偱偟偨乿
乽掲傔愗傝偺偁傞巇帠偱丄偄偮傕僾儗僢僔儍偲摤偭偰偄傑偟偨乿
乽巇帠偼妝偟偐偭偨偺偱偡偑丄枅擔朲偟偔偰巆嬈偑懡偔丄
僗僩儗僗偼偁偭偨偲巚偄傑偡乿
乽幚偼夛幮偑搢嶻偟丄偍愭恀偭埫偺忬懺偱偟偨乿
乽晇晈僎儞僇偱嵢偑壠傪旘傃弌偰丄偦偺娫偵搢傟傑偟偨乿
偙傟偼丄偛偔堦椺偱偡偑丄偙偺傛偆偵堎忢側惛恄忬懺偵側偭偨傝丄
戝偒側僗僩儗僗偑壛傢偭偰敪徢偡傞偺偼丄幚嵺偵偲偰傕懡偄僷僞乕儞偱偡丅
懱偺忬懺偑偄偄恖偼丄偦偺偔傜偄偱偼敪徢偟側偄偺偱偡偑丄
偁傞掱搙摦柆峝壔偑恑傫偱偄偨傝偡傞偲丄
偦傟偑堷偒嬥偵側偭偰偟傑偆偺偱偡丅
僗僩儗僗偼丄晄惍柆傕敪惗偟傗偡偔偟傑偡丅
僗僩儗僗偺巋寖偐傜怱朳嵶摦偺敪嶌傪婲偙偟丄
寢壥揑偵擼懖拞傪婲偙偟偰偟傑偆恖傕偄傞偺偱偡丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
擔帪:2017擭6寧30擔 PM 04:35
乽僶儔儞僗偺棎傟乿偑擼懖拞傪屇傇

怘傋暔偩偗偺榖偱偼側偔丄乽僶儔儞僗椙偔乿偲偄偆偙偲偑丄寬峃峫偊傞忋偱偺戝偒側億僀儞僩偩偲峫偊偰偄傑偡丅
尰戙恖偺惗妶傪尒偰偄傞偲丄壗帠偵偍偄偰傕“嬌抂夁偓傞”孹岦偑偁傝丄偦傟偑寬峃傪奞偡傞戝偒側尨場偵側偭偰偄傞傛偆偵巚偊傑偡丅
乽堦偮偺怘昳傪曃偭偰怘傋偡偓傞乿乽偍庰傪堸傒夁偓傞乿乽摥偒夁偓傞乿乽僗億乕僣偱懱偵晧壸傪偐偗夁偓傞乿側偳丄怳傝巕偺恓偑戝偒偔怳傟偨傛偆側惗妶傪偟偰偄傑偡丅
僶儔儞僗傪寚偗偽丄偳偙偐偵昁偢柍棟偑惗偠傑偡丅懱偼惓捈偱偡偐傜丄柍棟傪偟偨傂偢傒偼丄昁偢偳偙偐偵尰傟偰偔傞偺偱偡丅
乽僶儔儞僗偺棎傟乿偑擼懖拞傪屇傇
偄偆傑偱傕側偔丄乽帺暘偺寬峃偼帺暘偱庣傞乿偺偑婎杮偱偡丅
偟偐偟丄悽娫偱傕偰偼傗偝傟傞寬峃朄偺拞偵偼偐側傝嬌抂偱丄
偲偆偰偄梕擣偱偒側偄傕偺傕偁傝傑偡丅
偨偲偊偽丄乽扽悈壔暔偼側傞傋偔愛傜側偄乿偲偐
乽擏傪偨偔偝傫怘傋偨傎偆偑挿惗偒偱偒傞乿偲偄偆愢丅
妋偐偵丄偦偆偄偆寬峃朄偑懱偵崌偆恖傕偄傞偺偐傕偟傟傑偣傫偑丄
惓捈丄懡偔偺恖偵偲偭偰桳塿側忣曬偲偼巚偊傑偣傫丅
擏椶偵偼傾儔僉僪儞巁偲偄偆惉暘偑娷傑傟傑偡偑丄偙傟傪愛傝夁偓傞偲丄
偳偆峫偊偰傕寣偑屌傑傝傗偡偔丄寣愷偑偱偒傗偡偔側傝傑偡丅
乽崙柉塰梴挷嵏乿傪尒偰傕丄摦暔惈帀朾偺愛庢検偺懡偝偑丄
擼懖拞傗怱嬝峓嵡偺憹壛偵偮側偑偭偰偄傞偙偲偼柧傜偐偱偡丅
偮傑傝丄擏椶偺怘傋夁偓偼丄擼懖拞偺梊杊偺柺偐傜偟偰傕丄婋尟側偺偱偡丅
偩偐傜偲偄偭偰丄擏椶傪傑偭偨偔怘傋側偄偲偄偆偺傕栤戣偱偡丅
寢嬊丄嵟廔揑偵偼丄擏傕嫑傕丄栰嵷傕壥暔傕丄暷傗敒側偳偺崚椶傕丄擕惢昳傕丄
乽僶儔儞僗椙偔乿愛傝丄偟偐傕乽怘傋夁偓側偄乿偲偄偆偙偲偵恠偒傞偺偱偡丅
怘傋暔偩偗偺榖偱偼側偔丄偙偺乽僶儔儞僗椙偔乿偲偄偆偙偲偑丄
寬峃峫偊傞忋偱偺戝偒側億僀儞僩偩偲峫偊偰偄傑偡丅
尰戙恖偺惗妶傪尒偰偄傞偲丄壗帠偵偍偄偰傕“嬌抂夁偓傞”孹岦偑偁傝丄
偦傟偑寬峃傪奞偡傞戝偒側尨場偵側偭偰偄傞傛偆偵巚偊傑偡丅
乽堦偮偺怘昳傪曃偭偰怘傋偡偓傞乿乽偍庰傪堸傒夁偓傞乿乽摥偒夁偓傞乿
乽僗億乕僣偱懱偵晧壸傪偐偗夁偓傞乿側偳丄怳傝巕偺恓偑戝偒偔怳傟偨傛偆側
惗妶傪偟偰偄傑偡丅
僶儔儞僗傪寚偗偽丄偳偙偐偵昁偢柍棟偑惗偠傑偡丅
懱偼惓捈偱偡偐傜丄柍棟傪偟偨傂偢傒偼丄昁偢偳偙偐偵尰傟偰偔傞偺偱偡丅
乽僶儔儞僗椙偔乿偲偄偆偺偼丄乽拞梖乿偲偐乽傎偳傎偳乿偲偄偆尵梩偵
抲偒姺偊傜傟傑偡丅
乽拞梖乿偼岴巕偺乽拞梖偺摽偨傞傗丄偦傟帄傟傞偐側丅柉慛(偡偔)側偒偙偲媣偟乿
偲偄偆尵梩偑尦偵側偭偰偄傞偲偄傢傟傑偡丅
偦偺堄枴偼丄
乽壗帠偵偍偄偰傕丄夁晄懌側偔丄傎偳傎偳偵惗偒傜傟傞恖偼丄
恖摽偲偟偰偼嵟崅偺傕偺偱偁傞丅傗傝夁偓傞偺傕椙偔側偄偟丄
偐偲偄偭偰丄墦椂偟夁偓傞偺傕傛偔側偄丅
偟偐偟丄偦偺傛偆偵僶儔儞僗傛偔峴摦偱偒傞恖偼彮側偔側偭偨乿
偲偄偆傕偺丅
岴巕偺帪戙偐傜丄偡偱偵乽僶儔儞僗偺偄偄恖偼丄彮側偔側偭偨乿偲偄偆偺偱偡偐傜丄
尰戙恖偑“曃偭偨惗妶”偵娮偭偰偄傞偺傕巇曽偑側偄偺偐傕偟傟傑偣傫丅
乽擼懖拞偵側傜側偄丄晧偗側偄惗偒曽丂傛傝乿
仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏亄仏
奺塰梴慺偵偼偦傟偧傟栶妱偑偁傝丄屳偄偵嶌梡偟崌偭偰弶傔偰
乽塰梴乿偲偟偰摥偒傑偡丅
塰梴慺偼尰嵼丄抦傜傟偰偄傞偩偗偱傕栺50庬椶偁傞偲偄傢傟偰偄傑偡丅
傑偩偼偨傜偒偑夝柧偝傟偰偄側偄惉暘傕懡悢偁傞偲峫偊傜傟傞偨傔丄
幚嵺偼偦傟埲忋偵側傞偱偟傚偆丅
懡庬椶偺塰梴慺偑婡擻傪敪婗偟丄岠棪傛偔棙梡偝傟傞偟偔傒偑
僸僩偺懱偵偼惍偭偰偄傑偡丅
偟偐偟偙傟偼丄棤傪曉偣偽僸僩偼傂偲偮偺塰梴慺偩偗偱偼惗偒偰偄偗側偄
偲偄偆偙偲偵傎偐側傝傑偣傫丅
偨偲偊偽丄摐幙偑僄僱儖僊乕偵曄傢傞偵偼價僞儈儞俛孮側偳偑昁梫偱丄
價僞儈儞俛孮偑妶惈壔偡傞偵偼奺庬偺傾儈僲巁傗儈僱儔儖偑昁梫丄…
偲偄偆傛偆偵丄塰梴慺傪棙梡偡傞偵偼傎偐偺塰梴慺偺摥偒偑晄壜寚偱偡丅
傛偔丄僸僩偼1恖偱偼惗偒傜傟側偄偲偄偄傑偡偑丄
塰梴慺傕傂偲偮偩偗偱偼婡擻偟傑偣傫丅
價僞儈儞俛孮偼丄僄僱儖僊乕偺嫙媼傗榁攑暔偺戙幱偵偼偨傜偄偰偄傑偡丅
偄傢偽尦婥偺慺偱偡丅
傑偨丄價僞儈儞俛12偲梩巁丄價僞儈儞俛6偺媧廂偑埆偔側傞偲丄
摦柆峝壔偺尨場偲偟偰怴偟偔拲栚偝傟偰偄傞儂儌僔僗僥僀儞偑
憹偊傞偲偄傢傟偰偄傑偡丅
偝傜偵丄價僞儈儞俛12傗梩巁傪偼偠傔偲偡傞價僞儈儞俛孮偼丄
儈僱儔儖丄傾儈僲巁側偳偺塰梴慺偲嫤椡偟崌偭偰偄傞偨傔堦弿偵
僶儔儞僗傛偔愛傞偙偲偑偲偰傕廳梫側偺偱偡丅
擔帪:2017擭6寧29擔 PM 02:57
擼傗恄宱偵晄壜寚側價僞儈儞B12丂塰梴壔妛尋媶強強挿丂懞忋岾梇

悢乆偺儐僯乕僋偝傪帩偮偙偲偐傜丄價僞儈儞俛12偵拝娽偟丄40擭埲忋尋媶傪懕偗偰偒傑偟偨丅偦偺寢壥丄價僞儈儞俛12偼嶌梡偺揰偱傕丄傎偐偵椶傪尒側偄價僞儈儞偱偁傞偙偲偑傢偐傝傑偟偨丅
價僞儈儞俛12偼丄傕偲傕偲埆惈昻寣傪杊偖價僞儈儞偲偟偰抦傜傟偰偄傑偡丅偦傟偲摨帪偵丄擼恄宱宯傊偺摥偒偵傕怺偔偐偐傢偭偰偄傑偡丅
尦嫗搒戝妛堛妛晹偺婽嶳惓朚嫵庼偼丄寬峃側崅楊幰偺擼偲斾妑偟偰丄擣抦徢偺曽偺擼偱偼丄娷傑傟傞價僞儈儞俛12偑4乣6暘偺1偵掅壓偟偰偄偨偲曬崘偟偰偄傑偡丅
擼傗恄宱偵晄壜寚側價僞儈儞B12丂塰梴壔妛尋媶強強挿丂懞忋岾梇
價僞儈儞偲偄偆偲丄堦斒偵偼丄栰嵷側偳怉暔惈怘昳偵懡偔娷傑傟傞
偲偄偆僀儊乕僕偑嫮偄傛偆偱偡丅
偟偐偟丄幚偼丄摦暔惈怘昳偵偟偐娷傑傟側偄價僞儈儞傕偁傝傑偡丅
偦傟偼價僞儈儞俛12偱偡丅
價僞儈儞俛12偼丄擏傗嫑夘椶丄棏丄擕椶側偳偺摦暔惈怘昳偵偼
峀偔娷傑傟傑偡偑丄尨懃偲偟偰怉暔惈怘昳偵偼娷傑傟傑偣傫丅
偨偩偟丄偍傕偟傠偄偙偲偵丄擺摛傗傒偦丄偨偔偁傫側偳丄
擔杮偵屆偔偐傜偁傞曐懚怘偵偼丄怉暔惈偱傕椺奜揑偵
價僞儈儞俛12偑娷傑傟偰偄傑偡丅
偙傟偼丄敪峺偺夁掱偱價僞儈儞俛12偑嶌傜傟傞偨傔偲峫偊傜傟傑偡丅
價僞儈儞俛12傪揹巕尠旝嬀偱尒傞偲丄慛傗偐側愒怓偺寢徎偑尒偊傑偡丅
偙傫側慛傗偐側怓偺價僞儈儞偼丄傎偐偵偁傝傑偣傫丅
傑偨丄價僞儈儞俛12偼丄傎偐偺價僞儈儞偲偼働僞堘偄偵暘巕検偑戝偒偄偺偱偡丅
偨偲偊偽丄傎偐偺價僞儈儞傪恖娫堦恖偑忔傞旘峴婡偵偨偲偊傞偲丄
價僞儈儞俛12偼丄偦傟偑壗婡傕旘傃偨偰傞峲嬻曣娡側傒偺戝偒偝偱偡丅
偙偆偄偭偨悢乆偺儐僯乕僋偝傪帩偮偙偲偐傜丄價僞儈儞俛12偵拝娽偟丄
40擭埲忋尋媶傪懕偗偰偒傑偟偨丅
偦偺寢壥丄價僞儈儞俛12偼嶌梡偺揰偱傕丄
傎偐偵椶傪尒側偄價僞儈儞偱偁傞偙偲偑傢偐傝傑偟偨丅
價僞儈儞俛12偼丄傕偲傕偲埆惈昻寣傪杊偖價僞儈儞偲偟偰抦傜傟偰偄傑偡丅
寣塼嵶朎偑惓忢偵偮偔傜傟傞偵偼丄價僞儈儞俛12偑昁梫偩偐傜偱偡丅
偦傟偲摨帪偵丄擼恄宱宯傊偺摥偒偵傕怺偔偐偐傢偭偰偄傑偡丅
崻杮揑側嶌梡偵栚傪岦偗傞偲丄價僞儈儞俛12偼丄
懱撪偺偡傋偰偺偨傫傁偔幙傪廋暅偡傞摥偒傪帩偭偰偄傑偡丅
偲傝傢偗丄擼傗恄宱偵偼丄價僞儈儞俛12偼晄壜寚側偺偱偡丅
擼傗恄宱偑摥偔偲偒偼丄恄宱慄堐摨巑偺娫傪忣曬揱払暔幙
偲偄偆傕偺偑峴偒棃偟傑偡丅
擇杮偺恄宱慄堐偱堦扨埵偲側傞偦偺晹暘偼乽僔僫僾僗乿偲屇偽傟傑偡丅
僔僫僾僗偑朙晉偱偒偪傫偲婡擻偟偰偄傞応崌丄擼傗恄宱偺摥偒偼傛偔側傝傑偡丅
偲偙傠偑丄擭楊偲偲傕偵丄偁傞偄偼擣抦徢側偳偺昦婥偵傛偭偰丄
僔僫僾僗偼師乆偵偙傢傟偰偄偒傑偡丅
價僞儈儞俛12偵偼丄偦偺偙傢傟偨僔僫僾僗傪廋暅偡傞嶌梡偑偁傞偺偱偡丅
價僞儈儞俛12偼丄悈梟惈(悈偵梟偗傞)偱偡偑丄
帀朾惉暘偲側偠傒傗偡偄峔憿傪傕偭偰偄傑偡丅
擼偼丄偨傫傁偔幙偲偲傕偵帀朾惉暘傪懡偔娷傓婍姱偱偡丅
偦偺偨傔丄價僞儈儞俛12偼偨傗偡偔擼偵擖傝丄廋暅嶌梡傪敪婗偟傑偡丅
尦嫗搒戝妛堛妛晹偺婽嶳惓朚嫵庼偼丄寬峃側崅楊幰偺擼偲斾妑偟偰丄
擣抦徢偺曽偺擼偱偼丄娷傑傟傞價僞儈儞俛12偑4乣6暘偺1偵
掅壓偟偰偄偨偲曬崘偟偰偄傑偡丅
擣抦徢偲價僞儈儞俛12偺怺偄娭學傪帵嵈偡傞尋媶寢壥偲偄偊傑偡丅
戝検偵偲傞傎偳岠壥傪敪婗
價僞儈儞俛12偺昁梫強梫検偼丄岤惗楯摥徣偵傛傞偲丄
惉恖偱1擔2.4儅僀僋儘僌儔儉(1儅僀僋儘僌儔儉偼昐枩暘偺1僌儔儉)
偲偝傟偰偄傑偡丅
偙傟偼埆惈昻寣傪婲偙偝側偄偨傔偺嵟掅検偱丄彮偟梋桾傪傒偰丄
昁梫検傪1擔5儅僀僋儘僌儔儉偲偡傞愢傕偁傝傑偡丅
偙傟傜偼乽寚朢徢傪杊偖乿偨傔偺愛庢検偱偡偑丄傑偭偨偔堘偆娤揰偐傜丄
1擔偵3000儅僀僋儘僌儔儉偺價僞儈儞俛12傪偲傞傛偆採彞偟偰偄傑偡丅
擼恄宱宯傊偺愊嬌揑側嶌梡傪婜懸偡傞偵偼丄偙偺儗儀儖偺偲傝曽偑昁梫偩偐傜偱偡丅
偙傟偩偗懡検偺價僞儈儞俛12偼丄怘昳偐傜偼摓掙偲傟傑偣傫丅
偦偙偱丄偍偡偡傔偟偨偄偺偑丄戝検偺價僞儈儞俛12偑庤寉偵偲傟傞
乽擼價僞儈儞怘昳乿偱偡丅
偙偺怘昳偼丄挬斢1曪偢偮偲傟偽丄1擔偵3000儅僀僋儘僌儔儉偺
價僞儈儞俛12偑偲傟傞傛偆偵側偭偰偄傑偡丅
側偍丄戝検偵偲偭偰傕丄暰奞偑側偄偙偲偑丄堛妛揑偵僴僢僉儕妋擣偝傟偰偄傑偡丅
悈梟惈價僞儈儞偱偁傞價僞儈儞俛12傪戝検偵偲偭偰傕丄
懱撪偱摥偐偢偵攔煏偝傟傞偺偱偼側偄偐偲偄偆尒曽傕偁傝傑偡偑丄
偦傟偼堘偄傑偡丅
價僞儈儞俛12偼丄嵟廔揑偵偼擜拞偵攔煏偝傟傑偡偑丄
偦傟傑偱偺娫丄懱撪偱偝傑偞傑側摥偒傪偟傑偡丅
價僞儈儞俛12偺応崌丄偲偔偵1000儅僀僋儘僌儔儉埲忋偺戝検傪偲傞偲丄
堦庬偺墴偟崬傒岠壥(偁傞惉暘傪戝検偵偲傞偙偲偵傛傝丄
媧廂棪偑憹偡岠壥)偵傛傝丄媧廂丄棙梡棪偑崅傑傝傑偡丅
擼傪妶惈壔偡傞惉暘偲偟偰丄嬤偛傠偱偼僟僀僘側偳偵娷傑傟傞
俹俽(儂僗僼傽僠僕儖僙儕儞)偲偄偆傕偺偑榖戣偵側偭偰偄傑偡偑丄
價僞儈儞俛12偵偼丄擼撪偱俹俽傪嶌傞摥偒傕偁傞偙偲偑傢偐偭偰偄傑偡丅
擼價僞儈儞怘昳偵偼丄價僞儈儞俛12偲偲傕偵丄懠偺價僞儈儞俛孮丄價僞儈儞俤丄
僙儗儞丄僐僄儞僓僀儉俻10丄僀僠儑僂梩僄僉僗偲偄偭偨懡庬椶偺桳岠惉暘傗
婡擻惈怘昳偑攝崌偝傟偰偄傑偡丅
偦傟傜偵偺憡忔嶌梡偵傛偭偰傕丄擼恄宱宯傊偺暆峀偄岠壥傪敪婗偡傞傕偺偲巚傢傟傑偡丅
擼價僞儈儞怘昳偼丄暔朰傟傗擣抦徢丄婰壇椡傗廤拞椡偺岦忋偵栶棫偪傑偡丅
傑偨丄崢捝傗庤懌偺偟傃傟側偳偑夵慞偟偨恖傕偄傑偡丅
挻崅楊幮夛傪栚慜偵偟偨偄傑丄尦婥偱僀僉僀僉偲擭傪廳偹傞偨傔偵丄
價僞儈儞俛12偵拲栚偟偰偄偨偩偒偨偄偲巚偄傑偡丅
乽寬峃嶨帍埨怱丂傛傝乿
擔帪:2017擭4寧25擔 PM 04:54
榁壔傪姶偠巒傔偨傜擼偲恄宱偺價僞儈儞

摦柆峝壔偼擭楊偲偲傕偵敪徢偟傗偡偔側傝丄50戙偵側傞偲傎偲傫偳偺恖(彈惈偼60戙偐傜)偵摦柆峝壔偑尒傜傟傞傛偆偵側傝傑偡丅
榁壔暔幙(儂儌僔僗僥僀儞)偑摦柆偺暻偵捑拝偡傞偲丄巁壔偝傟傞夁掱偱寣愷傪堷偒婲偙偟丄寣娗傪彎奞偟偰摦柆峝壔傪堷偒婲偙偡偺偱偡丅傑偨妶惈巁慺偲堦弿偵側傝丄帀朾傗LDL偺夁巁壔丄寣娗撪旂嵶朎傗寣娗偺暯妸嬝偺堎忢傪堷偒婲偙偟傑偡丅
偦偺寢壥丄摦柆峝壔傗怱嬝峓嵡丄擼峓嵡偺婋尟惈偑崅傑傞偲偄傢傟偰偄傑偡丅
榁壔傪姶偠巒傔偨傜擼偲恄宱偺價僞儈儞
崱偐傜60梋擭慜丄傾儊儕僇偺寧姧帍亀儕乕僟乕僘僟僀僕僃僗僩亁偼丄
“愒偄價僞儈儞(價僞儈儞俛12)偑埆惈昻寣偺姵幰傪媬偆摿岠栻偩”偲曬偠偰
僙儞僙乕僔儑僫儖側榖戣傪採嫙偟傑偟偨丅
埲棃丄“價僞儈儞俛12”偼丄悽奅揑偵尋媶幰偺拲栚傪廤傔丄
偦傟偵娭楢偟偨尋媶偵偼偄偔偮傕偺僲乕儀儖徿偑梌偊傜傟偰偒傑偟偨丅
偦偟偰崱偱偼丄價僞儈儞俛12偼丄埆惈昻寣偺傒側傜偢恄宱傗柶塽宯偵傕
岠壥偑偁傞偙偲偑柧傜偐偵側傝丄崅楊幰偺偆偮傗擣抦徢偺梊杊摍偵
棙梡偝傟偰偄傑偡丅
怘傋暔偵娷傑傟傞價僞儈儞俛12偼丄偦偺傑傑偺宍偱偼媧廂偝傟傑偣傫丅
堓偐傜暘斿偝傟偨撪場巕偲寢崌偡傞昁梫偑偁傞偺偱偡丅
偙偺偨傔偵堓傪愗彍偟偨恖偱偼丄價僞儈儞俛12偑寚朢偟偰昻寣傪
偍偙偡偙偲偑偁傝傑偡丅
傑偨丄尰嵼60嵨埲忋偺恖偺20僷乕僙儞僩偱價僞儈儞俛12偺寚朢偑尒傜傟傑偡丅
偙傟偼嵨傪偲傞偲堓偺婡擻偑掅壓偟丄撪場巕偺暘斿偑掅壓偡傞偐傜偱偡丅
寣塼専嵏偱偼尒偮偗傜傟側偄傛偆側寉搙偺價僞儈儞俛12偺寚朢偱傕丄
擣抦徢偵帡偨恄宱堎忢傪堷偒偍偙偡偙偲偑偁傝傑偡丅
偲偔偵崅楊幰偱偼丄價僞儈儞俛12偺抣偑婎弨抣偺斖埻偵偁偭偰傕丄
偦傟偑壓尷抣偺応崌偵偼丄婰壇忈奞傪偍偙偡偙偲偑抦傜傟偰偄傑偡丅
嬤擭丄擔杮恖偺巰場偺忋埵愯傔偰偄傞僈儞丒怱嬝峓嵡丒擼寣娗宯偺幘姵丄
偦偟偰崅寣埑徢側偳偺惗妶廗姷昦偺懡偔偼丄愴屻丄擔杮恖偺怘惗妶偑墷暷壔偟丄
摦暔惈怘昳傪懡偔偲傞傛偆偵側偭偨偙偲偵婲場偡傞偲尵傢傟偰偄傑偡丅
挿庻偺偨傔偵偼丄摦暔惈怘昳傪峊偊偨曽偑椙偄偲偄偆帠偱偡偑丄
堦曽偱偼摦暔惈怘昳傪愛傜側偄偙偲偐傜價僞儈儞俛12傪愛庢偱偒側偔側傞
嫲傟偑偱偰偒傑偡丅
價僞儈儞俛12傪愛庢偱偒側偄偙偲偱丄擼偺價僞儈儞偲偟偰偺嶌梡偑
寚棊偟偰偟傑偆偲偄偆怺崗側栤戣傕婲偒偰偄傑偡丅
價僞儈儞俛12偼丄擏傗嫑夘椶丄棏丄擕椶側偳偺摦暔惈怘昳偵偼懡偔娷傑傟傑偡偑丄
尨懃偲偟偰怉暔惈怘昳偵偼娷傑傟傑偣傫丅
怉暔惈偱傕椺奜揑偵丄擺摛傗傒偦側偳敪峺怘昳丄偺傝側偳偺奀憯偵娷傑傟傑偡丅
價僞儈儞俛12偵偼丄擼偺寣棳傪傛偔偡傞偲偲傕偵丄擼恄宱偺摥偒傪夵慞
偁傞偄偼懀恑偡傞嶌梡偑偁傝傑偡丅
摨帪偵丄摦柆峝壔偺尨場偲側傞儂儌僔僗僥僀儞傗妶惈巁慺(傆偊偡偓傞偲
懱偵奞傪媦傏偡旕忢偵晄埨掕側巁慺)傪彮側偔偡傞摥偒傕帩偭偰偄傑偡丅
價僞儈儞俛12偼堓偺撪場巕偲偄偆摐偨傫偽偔偲寢崌偟媧廂偝傟傑偡偑丄
擭楊偲偲傕偵堓偑彫偝偔側偭偨傝堓偺忬懺偑埆偔側偭偨傝偟偰丄
撪場巕偑彮側偔側傝價僞儈儞俛12偺媧廂偑埆偔側偭偰偟傑偆偺偱偡丅
偟偐偟丄價僞儈儞俛12偼戝検偵愛傞偙偲偱怹摟埑偺尨棟偵傛傞墴偟崬傒岠壥
偵傛偭偰堓偺撪場巕偲娭學側偔媧廂偝傟傞偙偲偑暘偐偭偰偄傑偡丅
媧廂棪傪崅傔傞價僞儈儞俛12愛庢検偺栚埨偼1000μg(儅僀僋儘僌儔儉)埲忋偲
峫偊傜傟偰偄傑偡丅
偝傜偵丄庡偵摦暔惈怘昳偵偟偐娷傑傟側偄偲偄偆價僞儈儞側偺偱丄
栰嵷拞怱偺怘惗妶偺恖傗丄僟僀僄僢僩傪偟偰偄傞側偳怘帠偺検偑彮側偄恖偼丄
價僞儈儞俛12傪曗偭偨曽偑椙偄偲偝傟偰偄傑偡丅
堓偺昦婥丄壛楊丄僗僩儗僗側偳偱傕晄懌偟傑偡丅
價僞儈儞俛12傗梩巁偺媧廂偑埆偔側傞偲丄儂儌僔僗僥僀儞偲偄偆榁壔暔幙偑憹偊丄
摦柆峝壔傪惗偠傞偙偲偑傢偐偭偰偄傑偡丅
傑偨丄價僞儈儞俛12偼丄擼偺堔弅傪怘偄巭傔傞偨傔偵廳梫側擼嵶朎偺僞儞僷僋偲
妀巁(DNA)偺惗崌惉傪巌偭偰偄傑偡丅
怴偟偄妀巁丄僞儞僷僋幙偑惗傑傟丄偦傟偵傛偭偰嵶朎傕怴偟偔惗傑傟曄傢傝丄
乽偙傢傟偨慻怐丄嵶朎乿偲乽怴惗偺慻怐丄嵶朎乿偑擖傟懼傢傝傑偡丅
偦偺寢壥庒偝偵傕偮側偑傞偲峫偊傜傟傑偡丅
價僞儈儞俛12傗梩巁傪偼偠傔偲偡傞價僞儈儞俛孮偼丄儈僱儔儖丄傾儈僲巁側偳偺
塰梴慺偲嫤椡偟崌偭偰偄傞偨傔堦弿偵僶儔儞僗傛偔愛傞偙偲偑偲偰傕廳梫側偺偱偡丅
擔帪:2017擭4寧15擔 PM 02:35
乽塀傟擼峓嵡乿偺僒僀儞傪尒摝偝側偄偨傔偵偼

塀傟擼峓嵡偵帺妎徢忬偑側偔帺暘偱敪尒
偱偒側偄偺偼側偤偱偟傚偆偐丅
傂傚偭偲偟偨傜丄偛偔彫偝側僒僀儞傪尒棊偲偟偰
偟傑偭偰偄傞偙偲偑偁傞偐傕偟傟傑偣傫丅
帺暘偵搒崌偺偄偄夝庍傪偟偰偟傑偄丄
塀傟擼峓嵡傪尒棊偲偟偰偟傑偆偙偲傕偁傞偺偱偡丅
傢偢偐側挍岓偱傕尒摝偝側偄偙偲偱丄
擼峓嵡傪杊偖堦曕偵偮側偑傞偺偱偡丅
乽塀傟擼峓嵡乿偺僒僀儞傪尒摝偝側偄偨傔偵偼
乽僒僀儗儞僩僄儕傾乿偺擼峓嵡偼徢忬偑弌側偄
擼偵偼乽僒僀儗儞僩僄儕傾(柍徢岓栰)乿偲偄偆椞堟偑偁傝傑偡丅
僒僀儗儞僩僄儕傾偼丄彎偮偄偰傕捠忢偼徢忬偑弌偵偔偄晹暘偱偡丅
偦偺惈幙偐傜擼奜壢偺庤弍偱儊僗傪擖傟偨傝丄僠儏乕僽傪捠偟偨傝偡傞偨傔偵
巊傢傟傞晹暘偱偡偑丄偙偙偵擼峓嵡偑婲偒偰偄傞応崌偼丄徢忬偑偱側偄偲偄偆傢偗偱偡丅
彫偝側擼峓嵡偼傕偪傠傫丄偐側傝戝偒側擼峓嵡偑婲偒偰傕丄
壗偺忈奞傕側偔僺儞僺儞偟偰偄傞偙偲傕捒偟偔偁傝傑偣傫丅
偱偡偐傜丄僒僀儗儞僩僄儕傾偵偱偒偨擼峓嵡偼偡傋偐傜偔塀傟擼峓嵡偱偁傞偲偄偊傑偡丅
偨偩丄乽僒僀儗儞僩僄儕傾側傜塀傟擼峓嵡偑偁偭偰傕俷俲乿偲偄偆傢偗偱偼偁傝傑偣傫丅
塀傟擼峓嵡偼憹偊偰偄偔偙偲傕偁傝傑偡偟丄傎偐偺晹暘偵偱偒偨擼峓嵡偲堦弿偵側偭偰
廳戝側忈奞傪堷偒婲偙偡偙偲傕偁傝傑偡丅
擼偵旛傢偭偰偄傞乽戙彏婡擻乿
傑偨丄擼偵偼堦晹偺婡擻偑僟儊偵側偭偰傕丄傎偐偺恄宱偱偦傟傪曗偆乽戙彏婡擻乿偑偁傝傑偡丅
屻堚徢偐傜棫偪捈傞偨傔偵峴偆儕僴價儕偱偼丄偙偺戙彏婡擻偑傛偔巊傢傟偰偄傑偡丅
偨偲偊塀傟擼峓嵡偱堦晹偺恄宱偑彎偮偄偰偄偰傕丄傎偐偺恄宱嵶朎偑廫暘偵摥偗偽
懱偺婡擻偵栤戣偼弌傑偣傫丅
幚嵺偼恄宱偑彎偮偄偰偄傞偺偱偡偑丄戙彏婡擻偵傛偭偰徢忬傪帺妎偱偒側偄
偲偄偆偙偲偵側傞偺偱偡丅
堦斒揑偵丄塣摦婡擻傗栚丄帹側偳2偮偁傞晹埵偼戙彏偑岠偒傗偡偔丄
偟傃傟側偳抦妎傗尵岅丄巚峫偺椞堟偼戙彏偑岠偒偵偔偄偲偄傢傟偰偄傑偡丅
寉偄徢忬丄堦帪揑側徢忬傪尒棊偲偟偰偟傑偆偙偲傕
徢忬偑寉偄偨傔丄帺妎徢忬偑偱側偄塀傟擼峓嵡偱偡偑丄
恄宱徢忬偲偟偰擔忢偺拞偵弌偰偔傞応崌偑偁傝傑偡丅
偦傟傪埲壓偺僠僃僢僋昞偵傑偲傔偰傒傑偟偨丅
堦帪揑側敪嶌(俿俬俙)偵戙昞偝傟傞傛偆偵丄擼偺忈奞偺拞偵偼徢忬偑弌偰傕
偡偖偵徚偊傞傕偺偑偁傝傑偡丅
堦弖丄堄幆傪幐偆偙偲偑偁偭偰傕丄偡偖偵栠傞丄摢捝傗傔傑偄偑婲偙偭偰傕
偡偖傛偔側傞偲偄偭偨嬶崌偱偡丅
偡傞偲丄懡偔偺恖偼乽偡偖偵帯偭偨偐傜戝忎晇乿偲埨怱偟偰偟傑偆偺偱偡丅
傑偝偐丄塀傟擼峓嵡偺徢忬偩偲偼巚偄傑偣傫丅
傑偨丄恖偼帺暘偑廳戝側昦婥偩偲偼巚偄偨偔側偄傕偺偱偡偐傜
乽摢偑捝偄偺偼晽幾偺偣偄偐傕乿乽懌偑傆傜偮偔偺偼塣摦晄懌偩偐傜乿
乽暔朰傟偑傂偳偄偺偼擭偺偣偄偩偐傜乿偲丄
帺暘偵搒崌偺偄偄夝庍傪偟偰偟傑偄偑偪偱偡丅
偦偺寢壥丄塀傟擼峓嵡傪尒棊偲偟偰偟傑偆偙偲傕偁傞偺偱偡丅
擔崰偐傜懱偺堎曄傪拲堄怺偔娤嶡偡傞偙偲偑丄徢忬傪尒摝偝側偄億僀儞僩偱偡丅
傕偪傠傫丄夁忚偵怱攝偟偡偓偰丄摢捝偑婲偙偭偨傜偡偖偵昦堾偵嬱偗崬傓丄
偲偄偭偨昁梫偼偁傝傑偣傫丅
傑偢偼丄僠僃僢僋昞偱崱偺懱偺忬懺傪偒偪傫偲攃埇偟偰傒偰偔偩偝偄丅
亙偙傫側偙偲偼偁傝傑偣傫偐丠亜
摉偰偼傑傞傕偺偑偁偭偨傜僠僃僢僋傪擖傟偰偔偩偝偄丅
仩丂側傫偺慜傇傟傕側偔摢捝傗尐偙傝偵廝傢傟傞偙偲偑偁傞
仩丂偄偮傕傔傑偄傗帹柭傝偑偡傞
仩丂曕偔偲偒偵懌偑傕偮傟偨傝丄偮傑偢偄偨傝偡傞
仩丂奒抜偺忋傝壓傝傗晘嫃傪傑偨偖偲偒偵丄曅曽偺懌傪傛偔堷偭妡偗傞
仩丂埲慜偵斾傋偰庤愭偑晄婍梡偵側傝丄帤偑僿僞偵側偭偨
仩丂埲慜偵斾傋偰寁嶼娫堘偄偑懡偔側偭偨
仩丂庤懌偑偟傃傟偨傝恔偊偨傝偡傞偙偲偑偁傞
仩丂婄傗怬偑偟傃傟偨傝恔偊偨傝偡傞偙偲偑偁傞
仩丂堦帪揑偵堄幆偑墦偺偔偙偲偑偁傝
仩丂婰壇偑傑偭偨偔側偔側偭偨傝丄暔朰傟傪偟偨傝偡傞偙偲偑偁傞
仩丂撍慠丄傠傟偮偑夞傜側偔側傞偙偲偑偁傞
仩丂憗岥偱榖傪偝傟傞偲棟夝偟偵偔偄
仩丂悈傗怘傋暔偑堸傒崬傒偯傜偔側偭偨
仩丂偡偖傓偣偨傝丄偨傫偑偐傜傫偩傝偡傞
仩丂暔偑擇廳偵尒偊偨傝丄帇栰偑寚偗偨傝偡傞偙偲偑偁傞
仩丂惡偑偐偡傟偰戝惡傪弌偦偆偲偡傞偲懅愗傟偡傞
仩丂偝偝偄側偙偲偱偒傘偆偵媰偒弌偟偨傝丄戝惡偱徫偄弌偟偨傝偡傞
仩丂撍慠丄椻傗娋偑弌偨傝丄摦湩偑偟偨傝偡傞偙偲偑偁傞
仩丂撍慠丄婥暘偑棊偪崬傫偩傝丄偆偮忬懺偵側偭偨傝偡傞偙偲偑偁傞
3偮埲忋摉偰偼傑傞恖偼丄塀傟擼峓嵡偺偍偦傟偑偁傝傑偡丅
乽乽塀傟擼峓嵡乿傪尒偮偗偰擼峓嵡傪杊偖丂傛傝乿
擔帪:2017擭4寧 6擔 PM 04:49
擼峓嵡偵側傞偲婲偙傞乽慡懱徢忬乿偲乽嬊強徢忬乿
丂丂媫偵堄幆偑側偔側傝丄搢傟偰偦偺傑傑……
丂丂偲偄偆報徾偑嫮偄擼峓嵡偱偡偑丄
丂丂偠偮偼偝傑偞傑側徢忬偑偁傝傑偡丅
丂丂拲堄怺偔懱挷傪尒嬌傔傞偙偲偑丄
丂丂憗婜敪尒偺僇僊偱偡丅
擼峓嵡偵側傞偲婲偙傞乽慡懱徢忬乿偲乽嬊強徢忬乿
摢捝丄傔傑偄丄摦湩側偳傪婲偙偡乽慡懱徢忬乿
塀傟擼峓嵡偼徢忬偑弌傑偣傫偑丄擼峓嵡偺徢忬偼戝偒偔暘偗偰2偮偁傝傑偡丅
傂偲偮偼乽慡懱徢忬乿偱丄摢捝丄傔傑偄丄傆傜偮偒丄摦湩側偳偑偦傟偵偁偨傝傑偡丅
傑偨丄崅寣埑傕戝偒偔塭嬁偟傑偡丅
寣埑偑忋偑偭偨偲偒丄擼撪偵昁梫埲忋偵寣塼偑峴偒夁偓偰偟傑偆偲崲傝傑偡丅
偱偡偐傜丄擼偵偁傞寣娗偼偓傘偭偲廂弅偟傑偡丅
偲偙傠偑丄摦柆峝壔偑偁偭偰廂弅偡傞偺偑抶傟傞偲丄摢偵寣棳偑峴偒夁偓偰偟傑偄丄
偦傟偱摢捝偑婲偙傝傑偡丅
偙傟偼慡懱徢忬偺傂偲偮偱偡丅
媡偵丄寣埑偑壓偑偭偨偲偒偵摦柆峝壔偑偁傞偲丄崱搙偼寣娗偑奼挘偟偰偔傟傑偣傫丅
寣埑偑壓偑傞偲偄偆偙偲偼丄寣塼偑廫暘偵擼偵峴偐側偄偲偄偆偙偲丅
偦偺忬懺偱奼挘偑抶偗傟偽傔傑偄丄傆傜偮偒偑婲偙傝傑偡丅
摢偑捝偄偲偄偆姵幰偝傫傪恌嶡偟丄寣埑傪應傞偲寣埑偑偄偮傕偲堘偭偰崅偄偙偲偑偁傝傑偡丅
偝傜偵挷傋偰偄偔偲丄摢偺拞偵峓嵡傗弌寣偑偁偭偨恖偑偐側傝偄傑偡丅
栭拞偵嫻偑僪僉僪僉偟偰堦斢拞丄傑傫偠傝偲傕偟側偐偭偨丄
尵偄傛偆偺側偄晄埨姶偵廝傢傟偨丄偲偄偆徢忬偑弌傞恖傕偄傑偡丅
寣娗偑媗傑偭偨応強偱堘偆乽嬊強徢忬乿
傕偆傂偲偮偼丄乽嬊強徢忬乿偱偡丅
偙傟偼擼峓嵡偵傛偭偰僟儊乕僕傪庴偗偨擼偺晹暘偵傛偭偰丄徢忬偑堎側傝傑偡丅
擼偵偼暔帠傪峴偆偨傔偺抧恾偑偁傝丄偦偺椞堟偵傛偭偰庴偗傞塭嬁偑堘偆偺偱偡丅
嬊強徢忬偵偼丄嬝椡掅壓丄塣摦偺幐挷丄抦妎忈奞丄椻偊丄
帇栰偺寚懝偲偄偭偨徢忬偑尒庴偗傜傟傑偡丅
傑偨丄側傫偲側偔偮傑偢偔丄幵偺塣揮拞偵棟桼傕側偔傇偮偐傞偲偄偆偙偲傕偁傝傑偡丅
庤懌偺偟傃傟傗丄庤偑摦偐偟偯傜偔晄婍梡偵側偭偨偲偄偆忬嫷傕梫拲堄偱偡丅
儃働偺尨場偼塀傟擼峓嵡偵傕偁偭偨
擼偺抧恾偺拞偵偼丄寁嶼傗婰壇傪巌傞椞堟傕偁傝傑偡丅
庒偄偆偪偼擼偑廫暘偵摥偒丄偝偭偲寁嶼偑偱偒丄偝傑偞傑側偙偲傪妎偊傞偙偲偑偱偒傑偡丅
偲偙傠偑丄擭楊傪廳偹傞偵偮傟偰塀傟擼峓嵡偑婲偙偭偰偔傞偲丄
偦偺摥偒偑彊乆偵慾奞偝傟偰偄偔偙偲偵側傝傑偡丅
偡傞偲丄崱傑偱娙扨偵偱偒偰偄偨寁嶼偑偱偒側偔側偭偨傝丄
恖偺婄傪妎偊傞偙偲偑偱偒側偔側偭偨傝偟偰偟傑偆偺偱偡丅
梫偼儃働偰偟傑偭偨忬懺偱偡丅
乽擭傪偲偭偨偺偩偐傜朰傟偭傐偄偺偼巇曽偑側偄乿偲偺傫偒偵峔偊偰偄傞偲丄
塀傟擼峓嵡偑恑峴偟丄儃働傕傂偳偔側傞偙偲偑偁傝傑偡丅
擼偺恄宱嵶朎偼嵞惗偟傑偣傫偑丄抧恾偺椞堟偼峀偘傞偙偲偑偱偒傞偺偱偡丅
椞堟偑峀偑傟偽丄僟儊乕僕傪庴偗偨晹暘傪僼僅儘乕偡傞偙偲偑偱偒傑偡丅
傑偨丄巋寖傪庴偗傞偙偲傕岠壥揑偱偡丅
偄偔偮偵側偭偰傕傂偒偙傕傜偢丄愊嬌揑偵奜偵弌偰丄恖偲娭傢偭偰偍偟傖傋傝傪偟偰偔偩偝偄丅
亙擼峓嵡偑婲偙傞応強偵傛偭偰徢忬偑堎側傞両亜
慜摢梩(偤傫偲偆傛偆)
塣摦婡擻偺拞悤丄塣摦尵岅拞悤丄惛恄婡擻拞悤偑偁傞丅
擼峓嵡偵側傞偲婲偙傞徢忬
恖偺柤慜偑巚偄弌偣側偄丄暔帠偵嫽枴傗娭怱偑側偔側傞丄庤懌偺儅僸偑弌傞側偳
摢捀梩(偲偆偪傚偆傛偆)
偁傜備傞姶妎偺拞悤偑偁傞丅
壏椻妎丄嬻娫擣幆丄嵍塃擣幆傕娷傑傟傞
擼峓嵡偵側傞偲婲偙傞徢忬
寁嶼偑僿僞偵側傞丄埫徹斣崋偑巚偄弌偣側偄丄庤扵傝偺摦嶌偑嬯庤偵側傞側偳
屻摢梩(偙偆偲偆傛偆)
帇妎拞悤偑偁傞丅
擼峓嵡偵側傞偲婲偙傞徢忬
奒抜傪摜傒奜偡丄暔傪偮偐傒偦偙側偆丄帺暘偺嶱偑偳傟偐傢偐傜側偄側偳
彫擼(偟傚偆偺偆)
塣摦婡擻偺拞悤丄憖嶌婰壇偑偁傞丅
擼峓嵡偵側傞偲婲偙傞徢忬
嬝椡偺掅壓丄傠傟偮偑夞傜側偄丄栚傪暵偠偰棫偭偰偄傜傟側偄丄帤偑僿僞偵側傞側偳
懁摢梩(偦偔偲偆傛偆)
婰壇丄挳妎丄歬妎丄姶妎尵岅偺拞悤偑偁傞丅
擼峓嵡偵側傞偲婲偙傞徢忬
摨偠偙偲傪孞傝曉偟尵偆丄柤慜傪屇偽傟偰傕偡偖偵婥偯偐側偄丄掅偄彫惡偑暦偒庢傝偵偔偄側偳
乽乽塀傟擼峓嵡乿傪尒偮偗偰擼峓嵡傪杊偖丂傛傝乿
擔帪:2017擭4寧 5擔 PM 04:53
塀傟擼峓嵡丒擼峓嵡偑婲偙傞尨場偼擼偺摦柆峝壔
塀傟擼峓嵡偼擼峓嵡傊偺梊旛孯偲偄偊傑偡丅
偱偼丄側偤擼峓嵡偼婲偙傞偺偱偟傚偆偐丅
摦柆峝壔偼丄惗妶廗姷丄夁搙偺僗僩儗僗側偳丄
偝傑偞傑側棟桼偱寣娗偑彎偮偄偨偲偒偵丄
懱偑帺暘偱帯偦偆偲偡傞偙偲偱婲偙傝傑偡丅
彎偮偄偨傑傑偩偲寣娗偑攋傟偰偟傑偆傢偗偱偡偐傜丄
偦傟傪杊偖偨傔偵僇僒僽僞偺傛偆側忬懺傪嶌傝丄
峝偔偟偰偟傑偆偺偱偡丅
峝偔側偭偨寣娗偼丄嫹偔丄傕傠偔側偭偰偟傑偄傑偡丅
塀傟擼峓嵡丒擼峓嵡偑婲偙傞尨場偼擼偺摦柆峝壔
寣塼偑峴偒搉傜側偄偲擼偺恄宱嵶朎偑攋夡偝傟傞
擼峓嵡偼丄擼偺寣娗偑媗傑傝丄寣塼偑峴偒搉傜側偔側傞偙偲偱丄
擼嵶朎偑夡巰偟偰偟傑偆昦婥偱偡丅
寣塼偵偼擼傪娷傔丄懱拞偵巁慺傪憲傞栶妱偑偁傝傑偡丅
偦偺捠傝摴偱偁傞寣娗偑媗傑傞偲丄偦偺愭偵偼巁慺偼峴偒搉傝傑偣傫丅
擼偺恄宱嵶朎偼丄偨偭偨5暘偺巁寚偱偦偺晹暘偑攋夡偝傟偰偟傑偄傑偡丅
偙偺偨傔丄戝偒側寣娗偱擼峓嵡傪婲偙偡偲丄擼偵廳戝側僟儊乕僕偑梌偊傜傟丄
柦偺婋尟偵偝傜偝傟傞偺偱偡丅
傑偨丄堦柦傪庢傝偲傔偨偲偟偰傕丄儅僸傗尵岅忈奞丄
擣抦徢側偳偺屻堚徢偑巆傞応崌偑偁傞偺偱偡丅
偨偩丄寣棳偑埆偔側偭偰傕丄偦傟偑柦傗塣摦婡擻偵廳戝側塭嬁傪
媦傏偝側偄偙偲傕偁傝傑偡丅
偨偲偊偽丄揷傫傏偑姳忋偑傞夁掱傪憐憸偟偰傒偰偔偩偝偄丅
悈傪偣偒巭傔偨偲偟偰傕丄媫偵揷傫傏偼姳偐傜傃傑偣傫丅
彊乆偵姳忋偑傝丄偲偙傠偳偙傠偵傌傫傌傫憪偑惗偊偰偒傑偡丅
偙偺帪揰偱傌傫傌傫憪傪敳偒丄悈傪棳偟崬傔偽丄揷傫傏偼傛傒偑偊傝傑偡丅
揷傫傏偼擼丄悈偼寣塼丄塀傟擼峓嵡偑傌傫傌傫憪偱偡丅
憗偔婥偯偄偰張抲偡傟偽丄擼偼柍帠偺傑傑偩偲偄偆傢偗偱偡丅
擼峓嵡偑婲偙傞尨場偼擼偺摦柆峝壔
偱偼丅側偤擼偺寣娗偑媗傑傞偺偱偟傚偆偐丅
偦偺尨場偼摦柆峝壔偱偡丅
摦柆峝壔偼丄惗妶廗姷丄夁搙偺僗僩儗僗側偳丄偝傑偞傑側棟桼偱
寣娗偑彎偮偄偨偲偒偵丄懱偑帺暘偱帯偦偆偲偡傞偙偲偱婲偙傝傑偡丅
彎偮偄偨傑傑偩偲寣娗偑攋傟偰偟傑偆傢偗偱偡偐傜丄偦傟傪杊偖偨傔偵
僇僒僽僞偺傛偆側忬懺傪嶌傝丄峝偔偟偰偟傑偆偺偱偡丅
峝偔側偭偨寣娗偼丄嫹偔丄傕傠偔側偭偰偟傑偄傑偡丅
傗傢傜偐偄嵒棙摴傪僩儔僢僋偑摜傫偩傜儀僐儀僐偵側偭偰偟傑偄傑偡丅
偦偙偵嬤強偺恖偑帺慜偺搚傗嵽椏傪帩偭偰偒偰丄
廋棟偟偨傜僈僠僈僠偵側偭偰偟傑偆偱偟傚偆丅
摦柆峝壔偼偦傫側廋棟嶌嬈偲摨偠偱偡丅
峝偔丄傕傠偔側偭偨寣娗偑偮偄偵攋傟傞偲丄擼弌寣傪婲偙偟丄
寣愷偑偱偒偰媗傑傞偲丄擼峓嵡偵側傞偺偱偡丅
擼峓嵡丄擼弌寣側偳傪崌傢偣偨屇傃柤偑丄乽擼懖拞乿偱偡丅
擼懖拞偼擼偺寣娗幘姵偺憤徧偱丄擼峓嵡傕偦偺堦庬偲偄偆偙偲偵側傝傑偡丅
擼峓嵡傗擼弌寣偑婲偙傝傗偡偄摦柆
擼峓嵡傗擼弌寣偑婲偙傝傗偡偄晹暘偑偁傝傑偡丅
懢偄寣娗偐傜嵶偄寣娗偵堏傠偆偲偡傞偲偒丄媡棳偟偰偟傑偆傛偆側妏搙偑偁偭偨傝丄
傑偭偡偖側寣娗偐傜丄墶偵寣娗偑暘偐傟偰偄傞傛偆側応強偱偡丅
撪栩摦柆丄慜戝擼摦柆丄拞戝擼摦柆丄屻戝擼摦柆丄擼掙摦柆側偳偐傜攈惗偡傞
旕忢偵嵶偄寣娗(慂捠巬)偱偡丅
偲偔偵儗儞僘妀慄忦懱摦柆偼丄暿柤乽擼懖拞摦柆乿偲屇偽傟傞傎偳峓嵡偑懡偔弌尰偡傞晹暘偱偡丅
偨偩偟丄塀傟擼峓嵡偼懢偄寣娗偐傜暘偐傟偰嵶偄寣娗偵側傝丄偄偪偽傫嵶偄栄嵶寣娗偵側傞庤慜偺丄
敮偺栄傎偳偺懢偝偺嵶摦柆偲偄偆晹暘偵傕偭偲傕懡偄傛偆偵巚傢傟傑偡丅
傑偨丄嬤擭偱偼擼偺寣娗偱偼側偔丄庱偺摦柆峝壔偵傛偭偰婲偙傞擼峓嵡偑
30乣40戙偺斾妑揑庒偄憌偵憹偊偰偒偰偄傑偡丅
乽乽塀傟擼峓嵡乿傪尒偮偗偰擼峓嵡傪杊偖丂傛傝乿
擔帪:2017擭4寧 2擔 PM 04:22
乽塀傟擼峓嵡乿傪尒偮偗傟偽丄擼峓嵡偼杊偘傞!?
丂丂丂
丂丂塀傟擼峓嵡偼丄擭傪偲傟偽丄傎偲傫偳偺恖偵偱偒傞傕偺偱偡丅
丂丂旂晢偵僔儚傗僔儈偑偱偒傞偙偲偲摨偠傛偆偵丄榁壔尰徾偺傂偲偮
丂丂偱偁傞偲峫偊偰偔偩偝偄丅偨偩丄擼偺寣娗偺嵶偄偲偙傠偑媗傑傝丄
丂丂寣棳偑埆偔側偭偰偒偰偄傞偲偄偆帠幚偼偁傝傑偡丅
丂丂偦傟偵傛偭偰丄奆偝傫偑嫲傟傞戝偒側擼峓嵡傗擼弌寣偺梊旛孯
丂丂偱偁傞偙偲偼娫堘偄偁傝傑偣傫丅
丂丂傕偟傕尠挊側徢忬偑弌偰偄偨傜丄堛巘偵憡択偟偰偔偩偝偄丅
丂丂偦偆偡傞偙偲偱丄擼峓嵡偑梊杊偱偒丄擼偺昦婥偵偐偐傞儕僗僋偑
丂丂尭傜偣傞偺偱偡丅
乽塀傟擼峓嵡乿傪尒偮偗傟偽丄擼峓嵡偼杊偘傞!?
50戙偱栺敿暘偺恖偵尒偮偐傞乽塀傟擼峓嵡乿
塀傟擼峓嵡偼丄擼偵偱偒傞彫偝側彫偝側峓嵡偺偙偲丅
帺妎徢忬偼傎偲傫偳偁傝傑偣傫丅
30戙偱6恖偵1恖丄40戙偱4恖偵1恖丄50戙偱偼栺敿暘丄60戙偱偼8妱埲忋丄
傎傏慡堳偵偁傞偲偄偆妱崌偱偡丅
堦弖丄堄幆偑側偔側傞偗傟偳偡偖偵帯傞丄庤懌偑偟傃傟偨傝傠傟偮偑夞傜側偐偭偨傝偡傞
偗傟偳偡偖帯傑傞丄偲偄偭偨徢忬偱丄妛栤揑偵偼堦夁惈擼嫊寣敪嶌(TIA)偲屇偽傟傑偡丅
徢忬偼24帪娫埲撪偵徚偊傑偡丅
偦傟偑24帪娫埲忋3廡娫埲撪傑偱徢忬偑懕偔応崌偼丄壜媡惈嫊寣惈恄宱扙棊(RIND)偲側傝傑偡丅
偦傟傜傪挷傋偰傒傞偲彫偝側擼峓嵡偑尨場偩偭偨偙偲偑傢偐傝傑偟偨丅
偝傜偵丄夝朥妛揑偵尒偰傒傞偲擭傪偲偭偨恖偺擼偵偼彫偝側寠偑偁傞偙偲偑傢偐傝傑偟偨丅
偦偺寠偺偙偲傪儔僋僫偲偄偄傑偡丅
彫偝側寠丄彫岴偲偄偆堄枴偱偡丅
偱偡偐傜丄昦棟妛揑偵偼塀傟擼峓嵡偲偼偄傢偢丄儔僋僫峓嵡偲屇傃傑偡丅
堛妛揑偵偼2009擭偵丄擔杮擼懖拞妛夛偵偍偄偰丄
乽擼偺拞偵偼儔僋僫峓嵡(塀傟擼峓嵡)偑偐側傝偁傞乿偲偄偆庡挘偑偩偄偨偄捠傞傛偆偵側傝傑偟偨丅
塀傟擼峓嵡偼榁壔尰徾偺傂偲偮
塀傟擼峓嵡偼丄擭傪偲傟偽丄傎偲傫偳偺恖偵偱偒傞傕偺偱偡丅
旂晢偵僔儚傗僔儈偑偱偒傞偙偲偲摨偠傛偆偵丄榁壔尰徾偺傂偲偮偱偁傞偲峫偊偰偔偩偝偄丅
偨偩丄擼偺寣娗偺嵶偄偲偙傠偑媗傑傝丄寣棳偑埆偔側偭偰偒偰偄傞偲偄偆帠幚偼偁傝傑偡丅
偦傟偵傛偭偰丄奆偝傫偑嫲傟傞戝偒側擼峓嵡傗擼弌寣偺梊旛孯偱偁傞偙偲偼娫堘偄偁傝傑偣傫丅
憗偔尒偮偗偰丄偟偐傞傋偒帯椕傪偟偨傎偆偑偄偄偺偼摉慠偱偡丅
塀傟擼峓嵡偑尒偮偐偭偨傜丄媡偵傛偐偭偨偲巚偭偰偔偩偝偄
愄丄20戙屻敿偺姵幰偝傫偵丄塀傟擼峓嵡偑尒偮偐傝傑偟偨丅
庒偔丄崅寣埑傕側偔丄杮恖偺婓朷傕偁偭偨偨傔丄
偲偔偵栻側偳偺帯椕偼偣偢條巕傪尒偰偄傑偟偨丅
偲偙傠偑5擭屻偵挷傋偰傒傞偲丄塀傟擼峓嵡偑憹偊偰偄傞偙偲偑傢偐偭偨偺偱偡丅
乽僔儑僢僋偩傠偆偗偳丄巇曽偑側偄丅栻傪堸傒傑偟傚偆乿偲搳栻帯椕傪巒傔傑偟偨丅
尰嵼丄偦偺曽偼50戙丅
幮夛偱僶儕僶儕妶桇偟偰偄傑偡丅
塀傟擼峓嵡偑尒偮偐傜偢曻抲偟偰偄偨傜丄偄偮偐擼峓嵡偱搢傟丄
崱崰偼晄帺桼側惗妶傪偟偰偄偨偐傕偟傟傑偣傫丅
塀傟擼峓嵡偑憗偔尒偮偐偭偰傛偐偭偨偺偱偡丅
崱擔偐傜擼峓嵡傪梊杊偡傞惗妶傪偟傛偆
擼峓嵡梊旛孯偱偁傞塀傟擼峓嵡偼丄憗偄偆偪偵尒偮偐偭偨傎偆偑偄偄偺偱偡丅
梫偡傞偵乽偙傟傪宊婡偵偁側偨偼擼峓嵡偺梊杊傪僗僞乕僩偱偒傞乿偲偄偆偙偲偱偡丅
戝偒側擼峓嵡偑婲偒偰偐傜婥偑偮偔傛傝傕丄偦偺慜偵婥偑偮偗偽丄
尦婥偱偄傜傟傞偲偄偆傢偗偱偡丅
傕偟傕尠挊側徢忬偑弌偰偄偨傜丄堛巘偵憡択偟偰偔偩偝偄丅
偦偆偡傞偙偲偱丄擼峓嵡偑梊杊偱偒丄擼偺昦婥偵偐偐傞儕僗僋偑尭傜偣傞偺偱偡丅
乽乽塀傟擼峓嵡乿傪尒偮偗偰擼峓嵡傪杊偖丂傛傝乿
擔帪:2017擭3寧23擔 PM 04:46
姦偄擔偼丄庱偺栩摦柆傪壏傔傞儅僼儔乕偼昁廀昳

偛崅楊偺壠懓傪帩偮恖偼丄擖梺帪偼惡傪偐偗崌偆偙偲傕廳梫偱偡丅摦柆峝壔丄晄惍柆丄崅寣埑丄摐擜昦側偳偺恖傕丄僸乕僩僔儑僢僋偺塭嬁傪庴偗傗偡偄偺偱拲堄偑昁梫偱偡丅
搤応偺奜弌帪偵偼丄僐乕僩丄朮巕丄儅僼儔乕丄庤戃傪拝梡偟丄姦抔嵎偵懳偡傞懱偺晧扴傪寉尭偟傑偟傚偆丅壠偺拞偱憰拝偟偰偐傜奜弌偡傟偽丄寣娗偺拞偺寣塼偑媫偵椻傗偝傟側偄偺偱丄寣娗偵僗僩儗僗傪偐偗偢偵偡傒傑偡丅
嫃娫偐傜梺幒丄怮幒偐傜僩僀儗傊偺堏摦偵偼丄庱偲懌傪椻傗偝側偄傛偆偵丄梺幒慡懱傪壏傔傞側偳偺岺晇傪偟傑偟傚偆丅
媫寖側姦抔嵎偵偛梡怱両僸乕僩僔儑僢僋偑撍慠巰傪傑偹偔
擖梺拞偵怱攝偑掆巭偟偰丄媬媫斃憲偝傟偰朣偔側傜傟傞恖偼丄
慡崙偵擭娫1枩7000恖偄傞偲悇應偝傟偰偄傑偡丅
偦偺偆偪栺8妱偼丄65嵨埲忋偺崅楊幰偱偡丅
擔杮偱偼梺幒偼杒懁偵偁傞偙偲偑懡偔丄搤応偱偼抔偐偄晹壆偐傜楲壓丄扙堖強丄
梺幒丄梺憛傊堏摦偡傞嵺丄壏搙嵎偑20搙埲忋偵側傞偙偲傕傑傟偱偼偁傝傑偣傫丅
偙偺傛偆側媫寖側壏搙曄壔(姦抔嵎)偵怱憻傗寣娗偼庛偄偺偱偡丅
捁敡傪棫偰偰僽儖僽儖恔偊側偑傜擬偄搾偵偮偐傟偽丄寣埑偺媫寖側忋徃丒壓崀
偲偄偆戝偒側曄摦偑婲偙傝丄寣娗帠屘偑婲偙傝傗偡偔側傞偺偱偡丅
偟偐傕丄庱傑偱偡偭傐傝擬偄搾偵偮偐傞偲悈埑偱怱憻傗攛偑埑敆偝傟傑偡丅
偦偺寢壥丄堄幆傪幐偭偰梺憛撪偱揗傟偨傝丄挿搾偟偰偄傞偆偪偵擬拞徢偺傛偆側
忬懺偵側偭偨傝偟傑偡丅
偙偺傛偆側忬懺傪乽僸乕僩僔儑僢僋乿偲偄偄傑偡丅
摦柆峝壔丄晄惍柆丄崅寣埑丄摐擜昦側偳偺恖傕丄僸乕僩僔儑僢僋偺塭嬁傪
庴偗傗偡偄偺偱拲堄偑昁梫偱偡丅
崅楊幰偺壠懓傪帩偮恖偼丄擖梺帪偼惡傪偐偗崌偆偙偲傕廳梫偱偡丅
庤戃偲儅僼儔乕偑寣娗帠屘傪杊偖
搤応偺奜弌帪偵傕丄媫寖側壏搙曄壔偐傜僸乕僩僔儑僢僋偑婲偙傝傗偡偔側傝傑偡丅
僐乕僩丄朮巕丄儅僼儔乕丄庤戃傪拝梡偟丄姦抔嵎偵懳偡傞懱偺晧扴傪寉尭偟傑偟傚偆丅
壠偺拞偱憰拝偟偰偐傜奜弌偡傟偽丄寣娗偺拞偺寣塼偑媫偵椻傗偝傟側偄偺偱丄
寣娗偵僗僩儗僗傪偐偗偢偵偡傒傑偡丅
偙偺傛偆側惗妶廗姷偺愊傒廳偹偑丄寣娗帠屘偺梊杊偵偮側偑傝傑偡丅
搤応偺寣娗帠屘傗撍慠巰偼丄梺幒丒僩僀儗偱婲偙傝傗偡偄
抔偐偄晹壆偐傜梺幒(擖梺拞偺撍慠巰丄12乣1寧偑懡偄)丄
怮幒偐傜僩僀儗(搤偺怺栭丄幒壏偼20搙埲忋偺壏搙嵎)傊偺堏摦丅
媫寖側壏搙曄壔(姦抔嵎)偑丄寣娗帠屘傪堷偒婲偙偟傑偡丅
僈僂儞側偳傪塇怐傞丄孋壓傗僗儕僢僷傪偼偔側偳丄庱偲懌傪椻傗偝側偄傛偆偵丄
擖梺慜偵梺憛偺奧傪奐偗偰丄梺幒慡懱傪壏傔傞側偳偺岺晇傪偟傑偟傚偆丅
乽摦柆峝壔傪梊杊偡傞両嵟怴帯椕偲惓偟偄抦幆丂傛傝乿
擔帪:2016擭12寧15擔 PM 04:17
擔乆彮偟偢偮恑峴偡傞塀傟擼峓嵡

塀傟擼峓嵡偼丄擭楊偲偲傕偵扤偵偱傕婲偙傝摼傞
擼偺榁壔尰徾偺堦偮偱偡丅
擼傪MRI偱恌抐偡傞偲丄幚偵40戙偺3恖偵1恖丄
50戙偺2恖偵1恖丄60戙偺8妱埲忋偵塀傟擼峓嵡偑
偁傞偙偲偑妋擣偱偒傞偦偆偱偡丅
偟偐偟丄梊杊偵娭偟偰傕戝偄偵恑曕偟丄徢忬偑弌傞慜偺
昦婥偺攃埇傗梊抦偵傛傝丄弶婜偺抜奒偱丄揑妋偵梊杊
偡傞偙偲偑壜擻偲側偭偰偒偰偄傑偡丅
仧仧丂擔乆彮偟偢偮恑峴偡傞塀傟擼峓嵡丂仧仧
擼峓嵡偼丄崅寣埑(寣埑偑崅偔丄寣娗偑捝傓昦婥)傗摐擜昦(寣塼拞偺僽僪僂摐偑傆偊偰
寣娗偑捝傓昦婥)側偳偺昦婥偑尨場偲側偭偨傝丄惗妶廗姷側偳偵傛偭偰寣塼偑僪儘僪儘偵側偭偰
寣塼弞娐偑埆偔側偭偨傝偟偰丄寣娗偑岤偔嫹偔側傝丄擼偺栄嵶寣娗偑彊乆偵媗傑偭偰恑峴偟偰偄偒傑偡丅
堦斒揑偵丄擼峓嵡偺弶婜偵偼丄戝偒偝偑悢儈儕掱搙偺旝彫側峓嵡偑悢屄弌尰偟丄
抜奒傪傊傞偙偲偵偙偺峓嵡偑擼偺偁偪偙偪偵尒傜傟傑偡丅
偦偟偰偮偄偵偼杮奿揑側擼峓嵡傊偲敪揥偟偰偄偔偺偱偡丅
偙偺傛偆側徢忬偺側偄偛偔彫偝側峓嵡傪丄乽塀傟擼峓嵡乿偲偟偰偄傑偡丅
塀傟擼峓嵡偼丄堛妛梡岅偱偼乽柍徢岓惈擼峓嵡乿傗乽堦夁惈嫊寣敪嶌乿側偳偲偝傟丄
偦偺柤偺偲偍傝丄偁傑傝戝偒側徢忬偼尰傟傑偣傫丅
傑偨丄偨偲偊徢忬偑偁偭偰傕丄傆偮偆偼堦帪揑偱丄抁帪娫偱夞暅偡傞偨傔丄寉帇偝傟偑偪偱偡丅
偟偐偟丄徢忬偑側偄偐傜偲偄偭偰偙偺塀傟擼峓嵡傪曻抲偡傞偙偲偼丄旕忢偵婋尟偱偡丅
幚嵺丄塀傟擼峓嵡偑尒偮偐偭偰偐傜悢擭埲撪偵栺3妱偺恖偑擼峓嵡偺敪嶌傪婲偙偡
偲偄偆僨乕僞偑偁傞偙偲偐傜傕丄偁側偳傟側偄傕偺側偺偱偡丅
擼峓嵡偼丄偦傟傑偱斾妑揑尦婥偦偆偵尒偊偨恖偑丄偁傞擔撍慠丄
堄幆傪幐偭偰搢傟傞偙偲偑懡偄偨傔丄
梊崘側偟偵撍慠廝偄妡偐傞昦婥偺傛偆偵峫偊偑偪偱偡偑丄
幚偼丄栚偵尒偊側偄偲偙傠偱彮偟偢偮備偭偔傝偲丄
挿偄擭寧傪偐偗偰恑峴偟偰偄偔昦婥側偺偱偡丅
傆偩傫偺惗妶偺拞偱丄彊乆偵寣娗偑彎偮偗傜傟偰偄偔偙偲傕偁傟偽丄
恎撪偺巰偺傛偆側戝偒側僗僩儗僗偑崀傝偐偐偭偨応崌丄
寣娗偑堦婥偵彎偮偄偰億儘億儘偵側偭偰偟傑偆偙偲傕偁傝傑偡丅
偟偨偑偭偰丄擼峓嵡傪偼偠傔偲偡傞擼寣娗忈奞傪惗妶廗姷昦偺堦偮偲偲傜偊丄
傆偩傫偐傜擼偺寣娗傪寬峃偵曐偮惗妶傪怱偑偗傞偙偲偑旕忢偵戝愗側偺偱偡丅
塀傟擼峓嵡偼丄偄傢偽旂晢偺僔儈傗僔儚偺傛偆側傕偺偱丄
擭楊偲偲傕偵扤偵偱傕婲偙傝摼傞擼偺榁壔尰徾偺堦偮偱偡丅
幚嵺丄擼傪MRI(帴婥嫟柭夋憸)偱恌抐偡傞偲丄幚偵40戙偺3恖偵1恖丄50戙偺2恖偵1恖丄
60戙偺8妱埲忋偵塀傟擼峓嵡偑偁傞偙偲偑妋擣偱偒傑偡丅
儃働徢忬偺懡偔偼丄擼寣娗忈奞偺愊傒廳偹偱婲偙傝丄偦偺尨場偺傎偲傫偳偑擼峓嵡偱偡丅
偱偡偐傜丄擼峓嵡偺慜挍偱偁傞塀傟擼峓嵡傪憗婜敪尒偡傞偙偲偱懡偔偺儃働傪杊偖偙偲偑偱偒傑偡丅
堦愄慜偼丄擼寣娗忈奞(擼懖拞丄擼堨寣丄拞晽側偳)偼丄偄偭偨傫婲偙偭偰偟傑偭偨傜偟偐偨偑側偄傕偺丄
偲偁偒傜傔偰偄傑偟偨偑丄嵟嬤偱偼擼寣娗忈奞偺帯椕傗娗棟偑旘桇揑偵傛偔側傝丄
彮乆捝傫偩偐傜偲偄偭偰丄昁偢偟傕巰偵帄傞昦偱偼側偔側傝偮偮偁傝傑偡丅
壛楊偲偲傕偵偩傟偵偱傕婲偙傝摼傞擼寣娗忈奞偼丄尰戙偱偼寉偄擼偺寣娗忈奞側傜偽丄
偐側傝偺偲偙傠傑偱梊杊偑壜擻側偺偱偡丅
暯嬒庻柦偺忋徃偵敽偄丄憹壛孹岦偵偁傞寉偄擼寣娗忈奞偼丄儅僸傗擣抦徢丄怮偨偒傝側偳偺
屻堚徢偺偍偦傠偟偝偐傜丄偩傟傕偑偦偺晄埨傪書偊偮偮惗妶偟偰偄傞晹暘偑偁傝傑偡丅
偟偐偟丄梊杊偵娭偟偰傕戝偄偵恑曕偟丄徢忬偑弌傞慜偺昦婥偺攃埇傗梊抦偵傛傝丄
戝偒側僟儊乕僕傪傕偨傜偡慜偺弶婜偺抜奒偱丄揑妋偵梊杊偡傞偙偲偑壜擻偲側偭偰偒偨偺偱偡丅
乽帺暘偱尒偮偗偰帯偡塀傟擼峓嵡丂傛傝乿
擔帪:2016擭9寧19擔 PM 03:31
擼峓嵡傪杊偖偙偲偼丄尦婥側榁屻傪憲傞偆偊偱晄壜寚

丂擣抦徢偺懡偔偼丄擼寣娗忈奞偺愊傒廳偹偱婲偙傝丄
丂偦偺尨場偺懡偔偑擼峓嵡偱偡丅
丂擼峓嵡偼丄弶婜抜奒偵悢儈儕掱搙偺旝彫側峓嵡偑
丂悢屄弌尰偟傑偡丅
丂偙傟偑塀傟擼峓嵡偲屇偽傟傞傕偺偱偡丅
丂塀傟擼峓嵡偼憗偄恖偩偲30戙偐傜昞傟丄
丂40戙傪夁偓傞偲媫偵憹壛偡傞偲尵傢傟偰偄傑偡丅
丂擼峓嵡丒塀傟擼峓嵡傪偼偠傔偲偡傞擼寣娗忈奞傪
丂惗妶廗姷昦偺堦偮偲懆偊丄擼偺寣娗傪寬峃偵曐偮
丂惗妶傪怱偑偗傑偟傚偆丅
仧仧丂擼峓嵡傪杊偖偙偲偼丄尦婥側榁屻傪憲傞偆偊偱晄壜寚丂仧仧
2014擭偺岤惗楯摥徣偺僨乕僞偵傛傟偽丄擼寣娗幘姵(擼弌寣丄擼峓嵡側偳)偼
巰場偺戞4埵偱丄9.0%偺曽偑柦傪棊偲偟偰偄傑偡丅
擼寣娗幘姵傪寉帇偟偰偼偄偗傑偣傫丅
擼寣娗幘姵偺巰朣幰悢偼擼弌寣偑寖尭偟偰偄傞偺偵懳偟丄
擼峓嵡偼丄戝偒偔尭偭偰偄傑偣傫丅
偐偮偰丄擔杮恖偼墫暘傪懡偔偲傞怘帠傪偟偰偄傑偟偨丅
嫑傗嫑棏丄栰嵷側偳傪墫捫偗偵偟丄曐懚怘偲偟偰忢旛偟傑偟偨丅
偝傜偵丄偟傚偆備傗枴慩丄墫偑偡傋偰偺枴偮偗偺儀乕僗偵側偭偰偄偨偺偱偡丅
擔杮崅寣埑妛夛偼丄棟憐揑側墫暘愛庢検傪1擔6g偲掕傔偰偄傑偡偑丄
1950擭戙屻敿乣60擭戙慜敿偺搶杒抧曽偱偼丄
暯嬒偱20g埲忋傕墫暘傪庢偭偰偄偨偲偄傢傟偰偄傑偡丅
墫暘偺懡偄怘帠偼寣埑傪崅傔傑偡丅
偦偺寢壥丄嵶偄寣娗偑愗傟傞擼弌寣偑婲偙傝傗偡偐偭偨偺偱偡丅
愄偼擼寣娗幘姵偲偄偊偽擼弌寣偑傎偲傫偳偱丄
1950擭戙傑偱擼峓嵡偼傎偲傫偳偁傝傑偣傫偱偟偨丅
偲偙傠偑丄1970擭戙偵擖傝怘惗妶偑墷暷壔偡傞偲丄
帠忣偑曄傢傝巒傔傑偟偨丅
墫暘愛庢検偼寑揑偵尭彮偟丄偦傟偵屇墳偡傞傛偆偵
擼弌寣偱朣偔側傞恖偺悢傕尭彮偟弌偟偨偺偱偡丅
偟偐偟丄媡偵擏偑懡偔丄嫑傗栰嵷偑彮側偄墷暷棳偺怘帠偼丄
帀幙傗僐儗僗僥儘乕儖偺夁忚愛庢傪彽偒傑偟偨丅
1980擭戙偵側傞偲彈惈偺恑弌偑尠挊偵側傝丄奜怘傗僐儞價僯怘偑憹偊丄
偦偺孹岦偵攺幵偑偐偐傝傑偡丅
偦偺寢壥丄憹偊偰偒偨偺偑擼峓嵡偲偄偆傢偗偱偡丅
擼寣娗幘姵偱朣偔側傞恖偑尭偭偨傕偆1偮偺棟桼偲偟偰丄
堛椕偺恑曕偑嫇偘傜傟傑偡丅
偐偮偰偼敪嶌傪婲偙偟偨傜摦偐偝側偄傎偆偑偄偄丄偲怣偠傜傟偰偄傑偟偨偑丄
尰戙堛椕偱偼堦崗傕憗偔張抲傪偡傞傛偆偵夵傔傜傟偰偄傑偡丅
偦偟偰丄嵟怴偺嬞媫堛椕偵傛偭偰柦傪庢傝棷傔傞偙偲偑偱偒傞傛偆偵側傝傑偟偨丅
偦偺堦曽偱丄怴偨側栤戣偑晜忋偟偰偒傑偟偨丅
擼峓嵡偺屻堚徢偵傛偭偰丄夘岇惗妶偵娮傞恖偑憹偊偨偺偱偡丅
夘岇偑昁梫偵側偭偨尨場偺24.3%丄抝惈偵尷傟偽丄
幚偵41.2%傪擼寣娗幘姵偑愯傔偰偄傞偺偱偡丅
擼峓嵡傪杊偖偙偲偼丄挿惗偒偼傕偪傠傫丄
梫夘岇忬懺偵側傜偢尦婥側榁屻傪憲傞偨傔偵傕晄壜寚側偺偱偡丅
乽塀傟擼峓嵡偼帺暘偱帯偡丂傛傝乿
擔帪:2016擭9寧 1擔 PM 04:30
擼峓嵡偺婋尟偼寉尭偱偒傞惗妶廗姷傪夵傔偰寣娗椡傪傾僢僾

擼峓嵡傪杊偖偨傔偵偼寣娗偺寬峃傪堐帩偡傞偙偲偑嵟慞偐偮桞堦偺曽朄偱偡丅
傕偟傕丄MRI専嵏側偳偵傛傝塀傟擼峓嵡偑尒偮偐偭偨偲偟偰傕丄棊抇偡傞昁梫偼偁傝傑偣傫丅
巰柵偟偨擼嵶朎帺懱偼尦偵栠偣傑偣傫偑丄偙偺抜奒偱偼傑偩偦傟傎偳戝偒側僟儊乕僕偼
庴偗偰偄側偄偐傜偱偡丅
戝愗側偙偲偼偦傟埲忋偺寣娗帠屘傪婲偙偝側偄傛偆偵偡傞偙偲偱偡丅
岾偄側偙偲偵丄寣娗偼堦搙榁壔偟偨偲偟偰傕丄庒曉傜偣傞偙偲偑壜擻側偺偱偡丅
寣娗撪旂偼丄敡偲摨條偺怴捖戙幱偵傛傝丄擔乆怴偟偔惗傑傟曄傢偭偰偄傑偡丅
怱傪擖傟懼偊偰惗妶廗姷傪夵傔傟偽丄寣娗撪旂嵶朎偼杮棃偺婡擻傪偲傝栠偟丄
摦柆峝壔傪梊杊偟寣愷傪杊偖偙偲偵傛偭偰丄擼峓嵡偺婋尟偼尭彮偟偰偄偒傑偡丅
弞娐婍傪愱栧偲偡傞昦堾偵偼丄寊摦柆挻壒攇専嵏(僄僐乕)偲偄偆婡夿偑偁傝傑偡丅
偙傟偼寊摦柆偵挻壒攇傪摉偰傞偙偲偱丄摦柆峝壔偑婲偒偰偄側偄偐傪
夋憸偲偟偰尒傞偙偲偑偱偒傞夋婜揑側僔僗僥儉偱偡丅
寊摦柆偼擼偵戝検偺寣塼傪憲偭偰偄傞丄晧扴偺偐偐傝傗偡偄寣娗偱偡丅
偙偺寣娗偺忬懺傪抦傞偙偲偱丄偍偍傛偦懱慡懱偺寣娗偺條巕傪悇應偡傞偙偲偑偱偒傑偡丅
傑偨丄寊摦柆偼6乣7mm偲懢偄偨傔丄條巕傪挷傋傗偡偄偲傕偄偊傑偡丅
僾儔乕僋傪寣娗帠屘偵寢傃偮偗側偄傛偆偵偡傞偨傔偵偼丄廮傜偐偔偰晄埨掕側僾儔乕僋偺昞柺傪埨掕偝偣丄
寣愷傪嶌傜側偄傛偆偵偡傞偙偲偑戝愗偱偡丅
偦偺偨傔偵壗傪偡傟偽偄偄偐丠
偦傟偼丄傗偼傝惗妶廗姷偺夵慞側偺偱偡丅
偱偒偰娫傕側偄僾儔乕僋偼廮傜偐偔丄寣娗偺撪懁偺暻偺昞柺偵懚嵼偟傑偡丅
帪娫偑宱夁偟丄僾儔乕僋偑戝偒偔側偭偨傝丄怴偨側僾儔乕僋偑師乆偲偱偒傞傛偆偵側偭偨傝偡傞偲丄
師戞偵寣娗偺暻慡懱偑岤偔峝偔側偭偰偄偒傑偡丅
摦柆峝壔偺尨場偲側傞埆偟偒惗妶廗姷傪夵傔側偗傟偽丄寣娗撪暻偵偼偄偮傑偱傕晄埨掕偱
彎偮偒傗偡偄僾儔乕僋偑懚嵼偟懕偗傞偙偲偵側傝傑偡丅
摦柆峝壔偺懳嶔偼丄憗偗傟偽憗偄傎偳傛偄偺偱偡丅
惗妶廗姷偺夵慞偲偼丄戝偒偔暘偗偰怘惗妶偺夵慞丄塣摦椕朄丄僗僩儗僗夝徚偑嫇偘傜傟傑偡丅
嬤摴偼偁傝傑偣傫偑丄岠壥揑偵恑傔傞僥僋僯僢僋偼偁傝傑偡丅
惗妶廗姷偺夵慞偲偄偆偔傜偄偱偡偐傜丄枅擔偺愊傒廳偹偑戝愗偱偡丅
抁嫍棧憱偱偼側偔丄挿嫍棧憱偺偮傕傝偱巒傔傑偟傚偆丅
乽塀傟擼峓嵡偼帺暘偱帯偡丂傛傝乿
擔帪:2015擭12寧16擔 PM 03:13

 儕僽儔偺摿挜
儕僽儔偺摿挜



























